Síndrome de ovario poliquístico (SOP): síntomas, causas y tratamientos

Hay diagnósticos que suenan más preocupantes de lo que realmente son. “Ovarios poliquísticos” es uno de ellos. Quizá lo has leído en un informe de ecografía o te lo ha mencionado tu ginecóloga al comentar esos ciclos irregulares, el acné que persiste o esa dificultad para quedarte embarazada.
Pero… ¿tener ovarios poliquísticos significa que algo va mal? ¿Es lo mismo que tener el síndrome de ovario poliquístico? ¿Y qué implicaciones tiene para tu salud, tu fertilidad o tu día a día?
El término se usa mucho, pero no siempre se explica bien. Por eso, en este artículo te ayudamos a entender de forma clara y sin tecnicismos qué es el ovario poliquístico, cuándo debe preocuparte, cómo se diferencia del síndrome de ovario poliquístico (SOP) y qué opciones existen para cuidarte.
¿Qué es el ovario poliquístico?
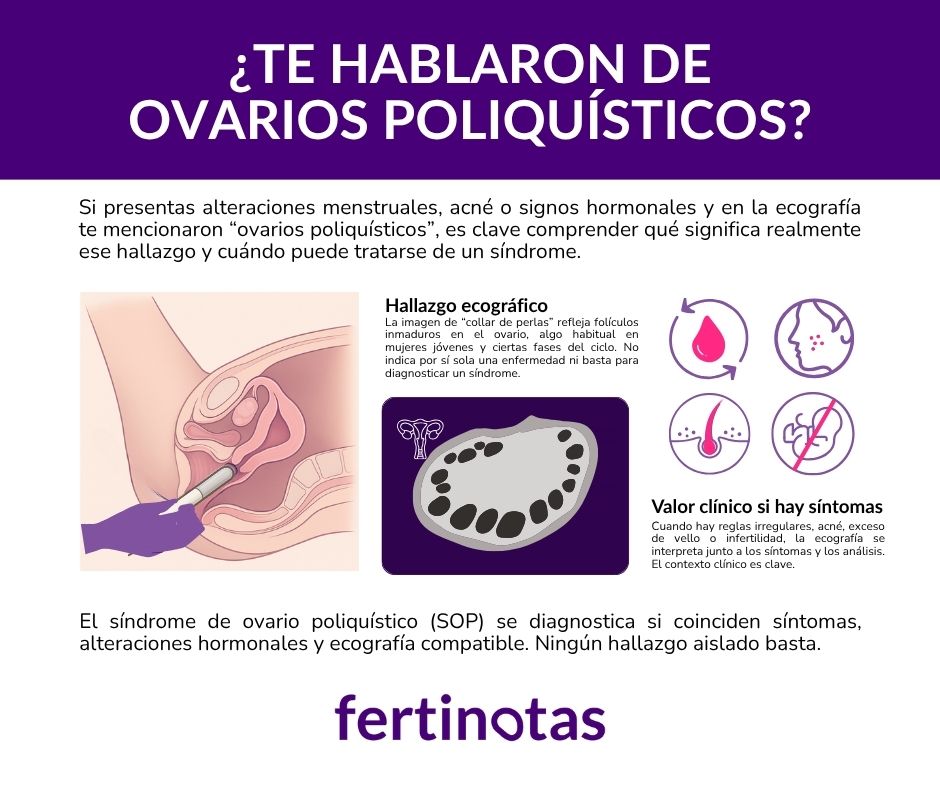
El término “ovario poliquístico” hace referencia a un hallazgo ecográfico: ovarios que muestran múltiples folículos pequeños, como una especie de collar de perlas. En realidad, esos “quistes” no son patológicos: son folículos inmaduros, una imagen bastante habitual en mujeres jóvenes en edad fértil.
Por sí sola, esta imagen no significa que haya una enfermedad. De hecho, se estima que entre el 8 % y el 25 % de las mujeres en edad reproductiva pueden presentar esta morfología en una ecografía sin tener ningún síntoma ni alteración hormonal.
El problema surge cuando esa imagen se acompaña de cambios hormonales, metabólicos o síntomas clínicos, como reglas irregulares, acné o exceso de vello. Es entonces cuando hablamos del síndrome de ovario poliquístico (SOP), una condición médica más compleja que sí puede tener repercusiones en la salud general y reproductiva.
Según informa la Organización Mundial de la Salud (OMS), el SOP afecta entre un 6 % y un 13 % de las mujeres en edad reproductiva
¿Cuál es la diferencia entre ovario poliquístico y síndrome de ovario poliquístico?
Aunque a menudo se usan como sinónimos, no es lo mismo tener ovarios con aspecto poliquístico que padecer el síndrome de ovario poliquístico (SOP). La confusión es muy común, incluso entre profesionales. Entender la diferencia ayuda a evitar preocupaciones innecesarias.
Ovario poliquístico se refiere a una imagen ecográfica en la que los ovarios muestran múltiples folículos pequeños, distribuidos en la periferia como un collar de perlas. Es un hallazgo frecuente, especialmente en mujeres jóvenes, y no implica necesariamente que haya una enfermedad. Se estima que hasta un 20 % de mujeres pueden presentar este aspecto sin tener síntomas ni alteraciones hormonales.
El síndrome de ovario poliquístico (SOP), en cambio, es un trastorno hormonal y metabólico más complejo. No se diagnostica solo por lo que se ve en la ecografía, sino por una combinación de signos clínicos. Según el consenso internacional conocido como criterios de Rotterdam, es necesario que se cumplan al menos dos de los siguientes tres elementos:
• Alteraciones del ciclo menstrual (como reglas muy espaciadas o ausentes)
• Signos de exceso de andrógenos (acné, aumento de vello, caída de cabello o niveles elevados en análisis)
• Ovarios con morfología poliquística en la ecografía
Una reciente revisión médica lo resume con claridad: “El término PCOS es un error semántico, pues sugiere la presencia de quistes reales, cuando en realidad se trata de folículos inmaduros, y no todas las mujeres con esa morfología tienen el síndrome”.
Dicho de otro modo:
• Una mujer puede tener una imagen ecográfica compatible con ovario poliquístico… y estar completamente sana.
• Y también puede tener SOP sin que sus ovarios presenten ese aspecto característico.
Por eso, el diagnóstico del síndrome no depende solo de la ecografía, sino de una valoración clínica completa, que tenga en cuenta los síntomas, los análisis y el contexto personal
¿Y qué ocurre con los quistes ováricos?
Aquí también suele haber confusión. Un quiste ovárico no es lo mismo que un ovario poliquístico, ni que el síndrome de ovario poliquístico. Los quistes ováricos son estructuras llenas de líquido que se forman dentro o sobre el ovario, y pueden tener distintos orígenes.
• Los más comunes son los llamados quistes funcionales (como el folicular o el del cuerpo lúteo), que aparecen de forma natural durante el ciclo menstrual y, en la mayoría de los casos, desaparecen solos en pocas semanas. No están relacionados con el SOP ni con problemas de fertilidad.
• Otros, sin embargo, no son funcionales. Es el caso de los endometriomas, también conocidos como “quistes de chocolate” por su contenido espeso y oscuro. Estos se producen cuando el tejido endometrial —el que normalmente recubre el útero— crece dentro del ovario. Se asocian a la endometriosis, una condición diferente, que puede causar dolor pélvico crónico y dificultades para quedarse embarazada.
Por eso, no todos los quistes ováricos son iguales. Algunos son completamente benignos y transitorios. Otros, como los endometriomas, requieren seguimiento y tratamiento específico, especialmente si afectan a la fertilidad o provocan síntomas intensos.
En caso de duda, la ecografía, la historia clínica y el análisis hormonal ayudan al ginecólogo a distinguir de qué tipo de quiste se trata y si es necesario intervenir.

Síntomas del síndrome de ovario poliquístico
El síndrome de ovario poliquístico (SOP) no se presenta de la misma forma en todas las mujeres. De hecho, una de sus características más desconcertantes es su variabilidad clínica: mientras algunas personas notan los primeros signos ya en la adolescencia —como acné persistente o reglas irregulares—, otras descubren el diagnóstico solo cuando buscan embarazo y no lo consiguen con facilidad.
Los síntomas más habituales afectan tanto al ciclo menstrual como a la piel, el vello, el peso y, en muchos casos, a la fertilidad. Lo más frecuente es que las reglas se vuelvan irregulares, demasiado espaciadas o incluso desaparezcan durante meses. Según estudios recientes, este síntoma está presente en más del 70 % de los casos. Otro rasgo común es el exceso de vello corporal en zonas como el mentón, el labio superior o el abdomen —lo que se conoce como hirsutismo—, que puede afectar a más de seis de cada diez mujeres con SOP. El acné, persistente y resistente a tratamientos habituales, también es un motivo de consulta frecuente, así como la caída de cabello en la parte frontal o superior de la cabeza, en un patrón similar al masculino.
Muchas mujeres, además, notan una tendencia al sobrepeso, especialmente en la zona abdominal, y sienten que les cuesta más perder peso a pesar de cuidar la alimentación. Este aumento de grasa visceral se asocia con un fenómeno muy característico del SOP: la resistencia a la insulina, que puede pasar desapercibida en un inicio pero que, si no se trata, incrementa el riesgo de desarrollar diabetes tipo 2 a largo plazo.
Como explica la guía internacional de ESHRE/ASRM 2023 los síntomas físicos impactan claramente en la calidad de vida y recomienda una valoración clínica integral desde el diagnóstico
Pero el impacto del SOP no es solo físico. Los síntomas visibles como el acné, el vello excesivo o los cambios de peso pueden afectar profundamente la autoestima y la vida emocional. Una revisión reciente publicada en 2024 concluyó que más del 60 % de las mujeres con SOP presentan algún grado de malestar psicológico, y muchas refieren síntomas depresivos o ansiedad vinculados a la condición.
A pesar de todo ello, es importante recordar que el SOP no es una condición irreversible ni inmanejable. Con un diagnóstico adecuado, seguimiento médico y un plan de tratamiento adaptado a cada caso, es posible recuperar el equilibrio hormonal, mejorar la calidad de vida y, si se desea, aumentar las probabilidades de lograr un embarazo.
¿Cómo se diagnostica el síndrome de ovario poliquístico?
No existe una única prueba que confirme el diagnóstico del síndrome de ovario poliquístico (SOP). Es un diagnóstico clínico que se basa en criterios combinados, siempre valorados por un profesional.
Hoy en día se utiliza el llamado criterio de Rotterdam, respaldado por las principales sociedades médicas internacionales, que establece que deben cumplirse al menos dos de los siguientes tres elementos:
1. Alteraciones menstruales, como ciclos muy largos, irregulares o ausencia de regla durante meses.
2. Signos de exceso de andrógenos, ya sea a través de síntomas visibles (como acné, hirsutismo o caída de cabello) o mediante análisis de sangre.
3. Morfología poliquística en la ecografía, es decir, ovarios que muestran múltiples folículos pequeños.
Este último punto genera muchas dudas, por eso conviene aclararlo: no basta con ver “algunos quistes”. Para hablar de morfología poliquística, cada ovario debe mostrar al menos 20 a 25 folículos pequeños, de entre 2 y 9 milímetros, dispuestos habitualmente en la periferia, como un collar de perlas. Además, el volumen del ovario debe superar los 10 ml, y la prueba debe realizarse preferentemente al comienzo del ciclo menstrual y mediante ecografía transvaginal, que permite una mejor visualización.
Pero el diagnóstico no termina ahí. También es fundamental descartar otras causas que pueden producir síntomas similares, como alteraciones tiroideas, hiperprolactinemia o trastornos en las glándulas suprarrenales.
Por eso, el abordaje completo incluye:
• Una entrevista clínica detallada, repasando síntomas, historia menstrual y antecedentes personales.
• Exploración física y evaluación de signos visibles, como el patrón de vello, el estado de la piel o el peso corporal.
• Ecografía ginecológica, centrada en los ovarios.
• Análisis de sangre, que mide niveles hormonales (LH, FSH, andrógenos), glucosa, insulina y perfil lipídico.
Uno de los hallazgos más frecuentes en laboratorio es una relación LH/FSH alterada, con niveles de LH más elevados que los de FSH, aunque esto no siempre se presenta ni es obligatorio para el diagnóstico.
En resumen, el diagnóstico del SOP no se reduce a una imagen ni a un solo análisis. Requiere una visión integral, que tenga en cuenta cómo se manifiesta en cada mujer y permita establecer un plan de seguimiento y tratamiento personalizado.

Tratamiento del síndrome de ovario poliquístico
El SOP no tiene un único tratamiento, pero sí múltiples estrategias efectivas para abordarlo, adaptadas a cada caso y objetivo: desde regular el ciclo hasta mejorar el acné o facilitar la ovulación.
Lo más recomendable es un enfoque personalizado, basado en evidencia clínica reciente y adaptado a las prioridades individuales.
Cambios en el estilo de vida
Las intervenciones en alimentación y ejercicio son la base del tratamiento. En mujeres con SOP, programas combinados (dieta equilibrada y ejercicio moderado) han demostrado mejorar la insulina, reducir la glucosa en ayunas y disminuir peso y grasa abdominal, todo sin necesidad de medicamentos. Además, otro meta-análisis confirma que el ejercicio regular mejora significativamente la resistencia a la insulina y los marcadores metabólicos entre mujeres con SOP.
Tratamiento hormonal: regular el ciclo y controlar los síntomas
Cuando el objetivo es regular los ciclos menstruales y aliviar síntomas como el acné o el exceso de vello, uno de los tratamientos más utilizados son los anticonceptivos orales combinados. Estos fármacos contienen una combinación de estrógenos y progestágenos que ayudan a equilibrar las hormonas y a reducir los efectos del exceso de andrógenos (hormonas masculinas).
Gracias a este efecto, muchas mujeres con SOP experimentan una mejora del acné, del hirsutismo (vello en zonas no deseadas) y una mayor regularidad en sus reglas. Además, los anticonceptivos protegen el endometrio (la capa interna del útero), que puede verse afectado cuando no hay ovulación regular.
Eso sí, no todas las mujeres toleran igual este tratamiento, y no siempre es la mejor opción si hay factores de riesgo cardiovascular o si se busca embarazo en el corto plazo. Por eso, su uso debe ser personalizado, teniendo en cuenta el perfil hormonal, metabólico, los antecedentes médicos y los deseos reproductivos de cada persona.
Medicación para estimular la ovulación
En mujeres con anovulación que buscan embarazo, el letrozol se ha posicionado por encima del clomifeno. Una revisión reciente de 29 ensayos clínicos incluyó más de 3.900 mujeres con SOP e infertilidad; concluyó que el letrozol aumentó en un 20 % la tasa de ovulación y en un 44 % la de embarazo clínico frente al clomifeno, además de mayor tasa de nacidos vivos. Lo mismo concluyó un estudio en 2024 publicado en Obstetrics & Gynecology, que ratificó un mejor rendimiento con letrozol que con clomifeno en ovulación y aparición de folículos dominantes.
Control metabólico: el papel de la metformina
En algunos casos, especialmente cuando hay sobrepeso o signos de resistencia a la insulina, puede indicarse el uso de metformina. Se trata de un medicamento ampliamente utilizado en diabetes tipo 2, pero que también ha demostrado ser útil en el SOP.
La metformina actúa mejorando la forma en que el cuerpo responde a la insulina, una hormona clave en el metabolismo del azúcar. Al hacerlo, puede contribuir a regular el ciclo menstrual, facilitar la ovulación y reducir el riesgo de desarrollar diabetes a largo plazo.
Un meta-análisis publicado en 2023 confirmó que, cuando se combina con cambios en el estilo de vida (alimentación saludable y ejercicio), la metformina mejora la sensibilidad a la insulina, ayuda a perder peso y optimiza los niveles de colesterol en mujeres con SOP, especialmente si tienen obesidad o sobrepeso.
Es decir, no es un tratamiento universal, pero sí una herramienta útil en algunos perfiles, siempre bajo indicación médica y como parte de un enfoque más amplio.
Terapias complementarias: el papel de los inositoles (myo‑inositol y D‑chiro‑inositol)
Los inositoles, en especial el myo‑inositol, han despertado gran interés en los últimos años como complemento terapéutico en el tratamiento del síndrome de ovario poliquístico (SOP). Se trata de compuestos naturales que participan en la señalización celular, y cuyo efecto en la regulación hormonal ha sido respaldado por estudios clínicos rigurosos.
Una revisión sistemática publicada en 2023 en Reproductive Biology and Endocrinology, que analizó 26 ensayos clínicos con más de 1.600 mujeres, concluyó que las pacientes tratadas con inositol tenían un 79 % más de probabilidad de presentar ciclos menstruales regulares en comparación con placebo. Además, mejoraron su perfil metabólico (glucosa, insulina, testosterona) de forma comparable a la metformina, pero con menos efectos secundarios gastrointestinales
Otra revisión reciente publicada en Frontiers in Endocrinology refuerza esta evidencia: el myo‑inositol contribuye a reducir la resistencia a la insulina, mejora la regularidad menstrual, disminuye el riesgo de hirsutismo y puede favorecer la ovulación espontánea sin provocar efectos adversos relevantes
En conjunto, los inositoles representan una opción prometedora, especialmente en mujeres con alteraciones metabólicas, sobrepeso o ciclos irregulares, y pueden utilizarse de forma complementaria a otros tratamientos, siempre bajo supervisión médica. No sustituyen otras intervenciones cuando hay objetivos específicos de fertilidad, pero sí ofrecen una alternativa segura, bien tolerada y con potencial regulador.
¿Se puede quedar embarazada con síndrome de ovario poliquístico?
Sí, se puede. Aunque el SOP puede dificultar el camino, no lo bloquea. Muchas mujeres con este diagnóstico consiguen tener hijos, ya sea de forma natural o con ayuda médica. El reto principal suele estar en la ovulación: si no ocurre con regularidad —o directamente no ocurre— es más difícil saber cuándo hay más posibilidades de embarazo, e incluso puede que no haya óvulo que fecundar. Aun así, eso no significa que no se pueda lograr.
De hecho, con pequeños cambios en el estilo de vida, como mejorar la alimentación, hacer ejercicio o reducir el estrés, algunas mujeres recuperan ciclos más regulares y consiguen un embarazo sin necesidad de tratamientos. En otros casos, puede ser necesario un poco de ayuda médica. Uno de los tratamientos más utilizados para inducir la ovulación es el letrozol, que ha demostrado ser más eficaz que el clásico clomifeno. En estudios comparativos, las tasas de ovulación y de nacidos vivos fueron significativamente más altas con letrozol, sin aumentar el riesgo de embarazos múltiples ni de malformaciones.
Incluso cuando no se utiliza medicación, un enfoque centrado en el bienestar general puede marcar la diferencia. Un estudio reciente mostró que, tras dos años de cambios en el estilo de vida, cerca del 40 % de las mujeres con SOP logró un embarazo con éxito, aunque no todas habían perdido peso. Esto nos recuerda que cada cuerpo responde de manera distinta, y que el acompañamiento médico adecuado puede abrir caminos donde antes solo había dudas.
El SOP no impide del todo poder ser madre. Lo que sí requiere, muchas veces, es comprender mejor el cuerpo, tener paciencia y apoyarse en profesionales que sepan cómo acompañar este proceso
Una condición frecuente, con soluciones eficaces
El síndrome de ovario poliquístico es una condición frecuente y bien estudiada. Aunque puede generar síntomas molestos y afectar a la fertilidad, hoy en día disponemos de opciones diagnósticas fiables y tratamientos eficaces que permiten mejorar significativamente la calidad de vida y la salud reproductiva de quienes lo padecen.
Con un enfoque personalizado, supervisión médica y algunos cambios en el estilo de vida, es posible regular el ciclo, reducir los síntomas y lograr embarazo si así se desea.
Entender bien qué es el SOP —y qué no es— es el primer paso para tomar decisiones con tranquilidad. Y contar con información clara, sin alarmismos ni promesas mágicas, es parte esencial del camino.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
Continúa informándote con más contenidos de Fertinotas
-
Guía de la Fertilidad Masculina
-
Hidrocele testicular
-
Guía de la Fertilidad Masculina
-
Hidrocele testicular
-
Alimentación durante el embarazo: qué debo hacer
-
Guía sobre el Embarazo
-
Guía de la fertilidad femenina
-
¿Puede la edición genética corregir la trisomía 21?
-
Cómo se mezcla y se transmite nuestro ADN
-
¿Qué pasa cuando el resultado del PGT-A no es concluyente?
-
Descubre las novedades científicas más recientes
-
Estos son los valores normales de la FSH
-
Teratozoos..quéeeee…. te lo explicamos
-
¿Qué es la criptorquidia?
-
Leer todo sobre las causas y tratamientos del ovario poliquístico
