Embrión mosaico: cuando un dato genera dudas… y la ciencia pide calma
Una palabra que cambia el tono de una consulta
A veces no es una mala noticia lo que descoloca, sino una palabra que no se esperaba.
El informe llega, se abre con cierta ilusión contenida, y todo parece avanzar en la dirección correcta hasta que aparece ese término: mosaicismo embrionario. No suena familiar. No es claramente bueno ni claramente malo. Y, sin embargo, tiene la capacidad de cambiar el tono de toda la conversación.
A partir de ese momento, las preguntas se encadenan con rapidez. Si no es un embrión completamente normal, ¿es seguro? ¿Tiene menos posibilidades? ¿Se debería transferir o es mejor esperar?
Durante años, estas dudas no han tenido respuestas del todo claras. En parte porque el concepto es complejo. Pero también porque la forma en la que lo hemos interpretado quizá no era tan sólida como parecía.
Qué estamos viendo realmente cuando hablamos de “mosaicismo”
Para entenderlo, conviene detenerse un momento en lo básico, sin prisa.
Un embrión en sus primeros días de desarrollo es un conjunto de células que se están dividiendo y organizando a gran velocidad.
En condiciones ideales, todas esas células comparten la misma información genética, correctamente distribuida en sus cromosomas. A eso se le llama un embrión euploide, y es el escenario que se considera más favorable.
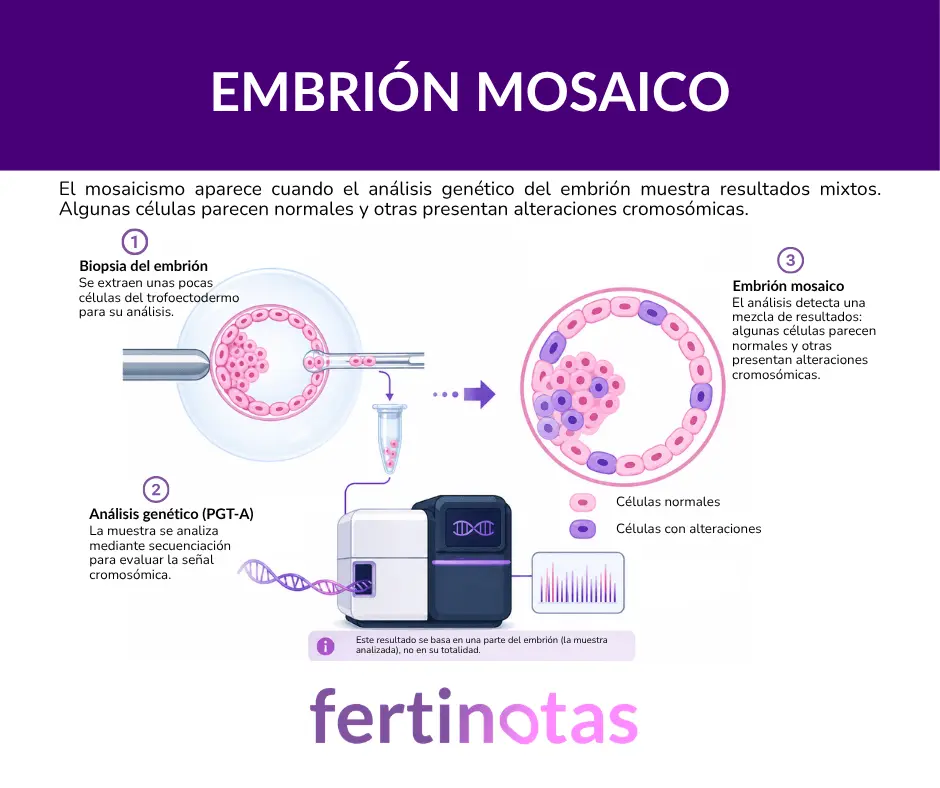
El mosaicismo introduce un matiz. Lo que sugieren los análisis es que no todas las células serían iguales: algunas tendrían una dotación cromosómica normal y otras presentarían pequeñas alteraciones. No se trata de un error completo —como ocurre en las aneuploidías, donde el desarrollo suele verse comprometido—, sino de una situación intermedia, más difícil de interpretar.
El problema es que esa “fotografía” no se obtiene del embrión completo, sino de una pequeña muestra de células. Y esa muestra procede del trofoectodermo, la capa que dará lugar a la placenta, no al feto en sí. Es decir, estamos infiriendo el comportamiento de todo el embrión a partir de una parte muy concreta.
Es una aproximación útil, pero no perfecta. Y ahí empieza la incertidumbre.
Cuando medir no es lo mismo que comprender
No por evidencia clara de que no funcionen, sino por una lógica aparentemente prudente: si hay una duda, mejor evitar el riesgo.
Sin embargo, la medicina basada en la evidencia obliga a hacerse una pregunta incómoda, pero esencial:¿esa información realmente mejora la decisión?
Porque no todo lo que se puede medir tiene el mismo valor a la hora de decidir.
El estudio que obligó a replantearlo todo
Se trata de un estudio amplio, multicéntrico y con un diseño especialmente riguroso que, en lugar de analizar los resultados con la información genética conocida desde el inicio —como ocurre en la mayoría de estudios—, los investigadores diseñaron un modelo mucho más exigente.
Los embriones se transfirieron sin que ni médicos ni pacientes supieran si eran mosaicos o no. La elección se basó únicamente en su calidad morfológica, como si todos fueran, en principio, comparables.
Solo después, una vez conocidos los resultados reproductivos, se cruzaron los datos con la información genética.
Lo que muestran los datos cuando se observan sin prejuicios
Es cierto que, en promedio, los embriones sin alteraciones intermedias presentan una tasa algo mayor de recién nacido vivo. Pero esa diferencia, cuando se examina con detalle, no se distribuye de forma uniforme. Está concentrada en un grupo muy pequeño de embriones con niveles más altos de alteración.
Para la gran mayoría, la distancia entre unos y otros es mucho más estrecha de lo que se pensaba.
Y lo más relevante no es solo esa diferencia, sino su impacto real en la práctica clínica. Cuando los investigadores incorporaron la información sobre mosaicismo a modelos que ya tenían en cuenta factores conocidos —como la edad materna o la calidad embrionaria—, la capacidad de predecir qué embrión funcionaría mejor apenas cambió.
Dicho de otra forma: saber que un embrión sería etiquetado como mosaico no ayudó a elegir mejor.
Más allá de las cifras: lo que realmente importa
Los datos, en este sentido, son tranquilizadores. No se observaron diferencias significativas en complicaciones obstétricas ni en los resultados neonatales.
Esto no significa que todo sea irrelevante, pero sí que el impacto de esta información es mucho menor de lo que durante años se ha asumido.
Volver a poner cada dato en su lugar
Lo que sugiere es algo más sutil y, precisamente por eso, más valioso:
no toda la información genética disponible tiene la misma utilidad clínica.
El concepto que resume esta idea es el de relevancia clínica accionable. Es decir, información que no solo describe una situación, sino que ayuda a tomar mejores decisiones.
Y, con la evidencia actual, el mosaicismo embrionario —tal y como se detecta hoy— no parece cumplir ese criterio de forma clara.
Repensar la incertidumbre en reproducción asistida
Porque significa que no todas las decisiones deben basarse en el miedo a lo desconocido.
Significa que hay embriones que, a pesar de una etiqueta incierta, pueden tener un potencial real.
Y, sobre todo, significa que avanzar en ciencia no es solo descubrir cosas nuevas, sino aprender a interpretar mejor las que ya sabemos.
Un mensaje final
Cuando una palabra como “mosaico” aparece en un informe, es difícil que no genere inquietud. Es comprensible. Forma parte del proceso.
Pero hoy sabemos algo que hace unos años no estaba tan claro: esa palabra, por sí sola, no siempre define el destino de un embrión ni debería condicionar automáticamente una decisión.
En reproducción asistida, como en tantas áreas de la medicina, la clave no está en tener más información, sino en entender cuál de ella realmente importa.
Y a veces, comprender eso es lo que permite recuperar algo fundamental en todo este camino: la tranquilidad para decidir.
Dudas frecuentes sobre el embrión mosaico
¿Un embrión mosaico puede dar lugar a un embarazo sano?
Sí, puede. Y este es probablemente el punto más importante que conviene entender bien.
Aunque durante años se ha asociado el término “mosaico” a una menor probabilidad de éxito, la evidencia actual muestra que muchos de estos embriones tienen capacidad real de implantación y pueden dar lugar a recién nacidos sanos.
La clave está en que el diagnóstico se basa en una muestra parcial del embrión. Eso significa que no siempre refleja lo que ocurre en su totalidad. Algunas de esas alteraciones pueden estar limitadas a ciertas células o incluso corregirse durante el desarrollo.
Por eso, hoy se sabe que no todos los embriones mosaico deben descartarse automáticamente.
¿Es más arriesgado transferir un embrión mosaico?
Esta es una de las preocupaciones más frecuentes, y también una de las más matizadas.
Los datos disponibles indican que no hay un aumento significativo en el riesgo de complicaciones obstétricas ni en problemas en el recién nacido cuando se transfieren embriones catalogados como mosaico.
Esto no significa que todos los casos sean iguales ni que no deba valorarse individualmente, pero sí permite transmitir una idea importante:
el riesgo no parece ser tan elevado como se pensaba inicialmente.
¿Por qué entonces genera tanta duda en la consulta?
Porque combina dos elementos difíciles: incertidumbre y lenguaje técnico.
El término “mosaicismo” sugiere una alteración, pero no define claramente su impacto. No es una categoría binaria (normal/anormal), sino una zona intermedia. Y eso, en medicina, suele generar más dudas que certezas.
Además, durante años la falta de evidencia sólida llevó a aplicar un principio de precaución que, con el tiempo, puede haber sobredimensionado su importancia.
Ahora, con estudios más robustos, esa visión está empezando a cambiar.
Si tengo un embrión mosaico, ¿qué debería tener en cuenta?
Más que centrarse únicamente en esa etiqueta, es importante valorar el conjunto.
Factores como la calidad del embrión, el momento de desarrollo en el que se encuentra o la edad materna siguen siendo determinantes clave en la probabilidad de éxito.
El mosaicismo, tal y como se interpreta hoy, no parece aportar una información decisiva por sí sola. Por eso, las decisiones suelen tomarse integrando todos los datos disponibles, no uno de forma aislada.
En este contexto, contar con una explicación clara por parte del equipo médico y entender bien el significado real del informe puede marcar una gran diferencia.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
