¿Qué supervivencia tienen los espermatozoides tras la descongelación?
Hay decisiones médicas que parecen técnicas hasta que alguien tiene que tomarlas de verdad.
Congelar semen suele ser una de ellas.
A veces ocurre después de un diagnóstico inesperado. Una consulta, una biopsia, una llamada que transforma de golpe el significado de palabras que hasta entonces parecían lejanas: quimioterapia, cirugía, fertilidad. Otras veces la decisión llega en contextos menos dramáticos, pero igualmente importantes: antes de una vasectomía, de un tratamiento hormonal o simplemente porque alguien siente que quiere preservar una posibilidad futura mientras la vida todavía no está del todo definida.
Y aunque técnicamente el proceso pueda parecer sencillo —obtener una muestra, procesarla y almacenarla en nitrógeno líquido—, pocas personas salen de esa conversación médica sin hacerse la misma pregunta:
“¿Qué pasa realmente con los espermatozoides cuando se descongelan?”
Porque intuitivamente cuesta imaginar que una célula humana pueda permanecer congelada durante años y seguir siendo capaz de participar después en el inicio de una nueva vida.
Además, internet tampoco ayuda demasiado. Muchas veces todo queda reducido a frases rápidas sobre “pérdida de movilidad” o “supervivencia del 50%”, como si la fertilidad pudiera resumirse en un único porcentaje.
Pero la realidad es mucho más compleja.
Y también mucho más interesante.
Porque un espermatozoide no necesita únicamente “seguir vivo” después de descongelarse. Tiene que conservar estructuras microscópicas extraordinariamente delicadas, mantener estabilidad genética y seguir siendo funcional. En otras palabras: debe continuar siendo capaz de fecundar.
Y eso convierte la criopreservación seminal en una de las áreas más sofisticadas de la medicina reproductiva moderna.
Congelar una célula humana es mucho más difícil de lo que parece
A simple vista, congelar semen podría parecer un gesto casi mecánico: bajar la temperatura, guardar la muestra y esperar. Pero dentro de cada espermatozoide ocurre una negociación microscópica con el frío.
El problema no es solo que la célula se enfríe. El verdadero desafío aparece cuando el agua que la rodea —y en parte también la que forma parte de su medio interno— cambia de estado. Si ese proceso no se controla con precisión, pueden formarse pequeños cristales de hielo capaces de alterar membranas, proteínas y estructuras esenciales para el movimiento.
Durante años se pensó que el daño principal de la criopreservación era casi físico, como si el espermatozoide se rompiera por dentro al atravesar temperaturas extremas. Hoy sabemos que la historia es más compleja. Un estudio publicado en Human Reproduction observó que la criopreservación puede asociarse a un aumento de la fragmentación del ADN espermático relacionado con estrés oxidativo.
Esto no significa que congelar semen sea inseguro o que las muestras descongeladas no sirvan. Significa algo más matizado: la congelación es un proceso biológicamente exigente, y por eso los laboratorios utilizan crioprotectores y protocolos muy controlados para reducir el daño celular.
La medicina reproductiva no consigue que todos los espermatozoides atraviesen intactos ese viaje al frío, pero sí ha aprendido a preservar suficientes células funcionales como para que la criopreservación sea hoy una herramienta fundamental en fertilidad masculina.
Sobrevivir no significa exactamente lo mismo que seguir siendo fértil
Cuando un laboratorio habla de “supervivencia espermática”, muchas personas imaginan una diferencia simple entre células vivas y células muertas.
Pero la biología reproductiva rara vez funciona de forma tan binaria.
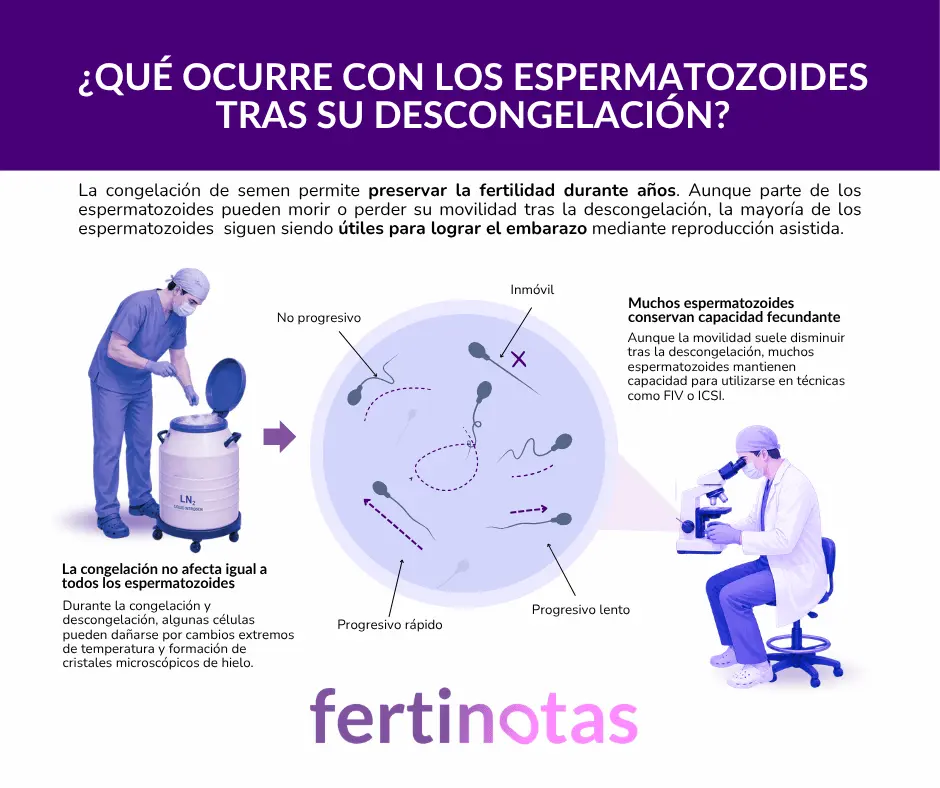
Un espermatozoide puede seguir metabólicamente activo y, aun así, haber perdido parte de su capacidad funcional. Por eso, tras la descongelación, los especialistas no solo observan cuántas células continúan vivas, sino también cómo se comportan.
La movilidad es uno de los aspectos más importantes.
El espermatozoide necesita desplazarse correctamente para poder atravesar el tracto reproductivo femenino y alcanzar el óvulo. Después de la descongelación, una parte importante pierde esa capacidad de movimiento progresivo, incluso aunque la célula siga aparentemente viva.
También se analiza la integridad de la membrana celular y, cada vez más, la estabilidad del ADN espermático. Esto último es especialmente relevante porque el proceso de congelación puede aumentar el estrés oxidativo y generar pequeñas lesiones moleculares.
Todo esto explica por qué dos muestras seminales pueden tener porcentajes de “supervivencia” similares y, aun así, comportarse de manera muy distinta en reproducción asistida.
Porque no se trata únicamente de cuántos espermatozoides sobreviven.
Se trata de cuántos siguen siendo realmente funcionales.
Entonces… ¿cuántos espermatozoides sobreviven realmente tras la descongelación?
La pregunta parece pedir un porcentaje exacto, pero la respuesta honesta necesita algo más de espacio.
Tras descongelar una muestra seminal, lo habitual es que disminuya la movilidad espermática. En muchos estudios, esa pérdida se sitúa aproximadamente entre el 30% y el 50%, aunque la cifra cambia mucho según la calidad inicial del semen, la técnica utilizada y el modo en que se procesa la muestra.
Pero aquí conviene detenerse, porque esta es una de las ideas que más se malinterpretan.
Perder movilidad no equivale a perder fertilidad en la misma proporción.
Un hombre con una muestra inicial muy buena puede conservar, después de la descongelación, un número suficiente de espermatozoides móviles y funcionales para realizar una inseminación, una fecundación in vitro o una ICSI. En cambio, si la muestra ya era limitada antes de congelarse, esa misma pérdida porcentual puede tener más impacto clínico.
Por eso los laboratorios no miran solo “cuántos sobreviven”, sino qué queda disponible después: cuántos espermatozoides se mueven, cómo lo hacen, si mantienen la membrana íntegra y si pueden ser útiles para la técnica reproductiva prevista.
En reproducción asistida moderna, una muestra no se valora como una multitud anónima de células, sino como una reserva funcional. A veces no hace falta que sobrevivan muchos; hace falta que sobrevivan los suficientes, y que puedan ser utilizados bien.
Esta es precisamente la razón por la que la ICSI cambió tanto el pronóstico de la fertilidad masculina. Al permitir seleccionar un espermatozoide e introducirlo directamente en el óvulo, abrió posibilidades reproductivas incluso con muestras muy escasas o deterioradas.
La pregunta, por tanto, no debería ser solo “qué porcentaje sobrevive”, sino “qué posibilidades reales ofrece la muestra descongelada en ese contexto concreto”.
La revolución silenciosa de la ICSI cambió por completo este escenario
Durante décadas, una disminución importante de la movilidad espermática podía reducir muchísimo las posibilidades reproductivas.
Pero la aparición de la ICSI transformó radicalmente esta situación.
La inyección intracitoplasmática de espermatozoides permite seleccionar un único espermatozoide e introducirlo directamente dentro del óvulo. Y eso significa que incluso muestras seminales muy limitadas pueden llegar a utilizarse con éxito.
Esta técnica ha cambiado especialmente el pronóstico de muchos hombres con:
- Alteraciones seminales severas;
- Recuperación quirúrgica de espermatozoides;
- Muestras criopreservadas de baja calidad.
Por eso, hoy la pregunta ya no suele ser únicamente “cuántos sobreviven”, sino si tras la descongelación existen suficientes espermatozoides funcionales para la técnica reproductiva que se va a utilizar.
Y muchas veces la respuesta es sí.
¿El semen congelado pierde calidad con los años?
La intuición nos dice que todo envejece con el tiempo. Pero el nitrógeno líquido funciona casi como una excepción a esa regla.
Cuando una muestra seminal se conserva a temperaturas cercanas a los -196 ºC, la actividad metabólica queda prácticamente detenida. El espermatozoide no sigue “viviendo” como viviría dentro del cuerpo ni se va gastando lentamente con los años. Queda suspendido en una pausa biológica extrema.
Por eso, la mayor parte del daño potencial no suele producirse durante los años de almacenamiento, sino en el momento de congelar y descongelar. Una vez que la muestra ha superado correctamente ese proceso, el paso del tiempo parece tener un impacto mucho menor del que imaginamos.
Estudios sobre criopreservación seminal a largo plazo han descrito que el semen almacenado durante años puede seguir siendo útil en reproducción asistida cuando se conserva adecuadamente.
Y a veces la ciencia encuentra una forma especialmente humana de explicarse.
Uno de los casos más conocidos fue el de Chris Biblis, que congeló semen siendo adolescente antes de recibir tratamiento por leucemia. Más de dos décadas después, aquella muestra permitió el nacimiento de su hija.
La historia fue recogida por medios internacionales y se convirtió en uno de los ejemplos más citados sobre preservación de fertilidad a largo plazo.
Más allá del dato llamativo, el caso ayuda a comprender algo importante: congelar semen no significa guardar una promesa, pero sí conservar una oportunidad.
Para muchas personas, especialmente antes de tratamientos médicos que pueden comprometer la fertilidad, esa oportunidad puede tener un valor inmenso.
Congelar fertilidad también tiene una dimensión emocional de la que casi nunca se habla
La criopreservación seminal suele explicarse desde la técnica. Pero rara vez desde lo que siente la persona que está al otro lado. Y eso deja fuera una parte muy importante de la experiencia.
Muchos hombres cuentan que todo ocurre demasiado rápido. A veces todavía están intentando comprender un diagnóstico médico cuando alguien ya les pregunta si desean preservar fertilidad antes de iniciar un tratamiento.
De pronto, una conversación sobre una enfermedad termina convirtiéndose también en una conversación sobre hijos futuros, proyectos de vida y posibilidades que quizá nunca antes se habían planteado seriamente.
Y aunque socialmente se hable menos de fertilidad masculina, el impacto emocional puede ser enorme.
Algunos hombres describen miedo. Otros una sensación extraña de pérdida de control sobre su propio cuerpo. También hay quienes viven la congelación seminal como una especie de “seguro emocional”, una manera de conservar abierta una puerta hacia el futuro mientras todo lo demás parece incierto.
Por eso, preservar fertilidad no significa únicamente almacenar células reproductivas.
A veces significa conservar esperanza en medio de un momento especialmente difícil.
Lo verdaderamente importante no es solo cuántos sobreviven
Reducir toda la criopreservación seminal a una simple cifra de supervivencia probablemente simplifica demasiado una realidad mucho más compleja.
Porque sí, una parte de los espermatozoides se dañará durante el proceso. Sí, la movilidad suele disminuir después de la descongelación. Y sí, algunas muestras toleran mejor que otras los cambios extremos de temperatura.
Pero la historia no termina ahí.
Lo verdaderamente importante es que muchos espermatozoides conservan algo extraordinario incluso después de años suspendidos en nitrógeno líquido:
la capacidad de participar en el comienzo de una nueva vida.
Y quizá eso explique por qué la preservación de fertilidad sigue siendo una de las herramientas más valiosas —y emocionalmente poderosas— de la medicina reproductiva moderna.
Preguntas frecuentes sobre semen congelado y supervivencia espermática
¿Todos los espermatozoides sobreviven tras la descongelación?
No. Una parte de las células se daña durante el proceso de congelación y descongelación. Sin embargo, muchas muestras mantienen suficientes espermatozoides funcionales para utilizarse con éxito en reproducción asistida.
¿El semen congelado puede utilizarse años después?
Sí. Existen embarazos logrados con muestras que llevaban congeladas décadas. Cuando el almacenamiento se realiza correctamente en nitrógeno líquido, el tiempo parece tener un impacto mínimo sobre la viabilidad celular.
¿La congelación afecta al ADN espermático?
Puede producir cierto aumento del estrés oxidativo y pequeñas alteraciones celulares, aunque las técnicas modernas de criopreservación han mejorado muchísimo la protección del material genético.
¿Se puede lograr embarazo con semen congelado?
Sí. La criopreservación seminal se utiliza desde hace décadas y ha permitido millones de embarazos mediante inseminación artificial, fecundación in vitro e ICSI.
¿Es recomendable congelar varias muestras?
En muchos casos sí, especialmente cuando existe riesgo de deterioro progresivo de la fertilidad o cuando la calidad seminal inicial es limitada.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).