Cuántos óvulos conviene congelar para tener hijos en el futuro

Cuántos óvulos se necesitan realmente para tener hijos en el futuro
Una de las primeras preguntas que suelen surgir cuando una mujer empieza a plantearse congelar óvulos es muy directa: ¿cuántos harían falta realmente para poder tener hijos en el futuro?
Es una duda muy comprensible. Cuando alguien se plantea preservar su fertilidad, lo que quiere saber en el fondo es si esa decisión podrá ayudarle realmente a mantener abiertas sus posibilidades reproductivas más adelante.
La respuesta, sin embargo, no es tan simple como dar un número exacto. En medicina reproductiva se suele hablar más bien de probabilidades, porque no todos los óvulos que se congelan terminarán convirtiéndose en un embarazo.
Entre el momento en que un óvulo se congela y el nacimiento de un bebé hay muchos pasos: el óvulo debe sobrevivir a la descongelación, fecundarse correctamente, dar lugar a un embrión viable, implantarse en el útero y evolucionar hasta un embarazo a término.
Por eso, cuando se habla de cuántos óvulos conviene congelar, los especialistas suelen referirse a un número aproximado que puede ayudar a aumentar las probabilidades de tener uno o más hijos en el futuro, aunque nunca pueda garantizarse un resultado concreto.
Por qué el número de óvulos influye en las probabilidades de embarazo
Cuando se habla de cuántos óvulos conviene congelar —o vitrificar, que es el término técnico que se utiliza hoy en día— conviene entender que no todos los óvulos obtenidos en un ciclo de estimulación acabarán convirtiéndose en un embarazo.
El proceso empieza ya durante la punción ovárica, el procedimiento en el que se aspiran los folículos del ovario para recuperar los ovocitos. No todos los folículos contienen necesariamente un óvulo y, además, no todos los ovocitos recuperados se encuentran en el estado de madurez adecuado.
Para que un óvulo pueda utilizarse en reproducción asistida debe encontrarse en una fase concreta llamada metafase II, que es el momento en el que el ovocito está preparado para ser fecundado. Por eso, cuando los especialistas hablan del número de óvulos congelados, en realidad se refieren al número de óvulos maduros vitrificados.
A partir de ahí comienza un recorrido biológico que siguen tanto los óvulos frescos como los preservados.
Cuando llega el momento de utilizarlos, los óvulos vitrificados se descongelan o desvitrifican en el laboratorio. En centros con experiencia, la mayoría suele sobrevivir a este proceso. Diferentes estudios describen tasas de supervivencia que con frecuencia se sitúan entre el 85 % y el 95 %
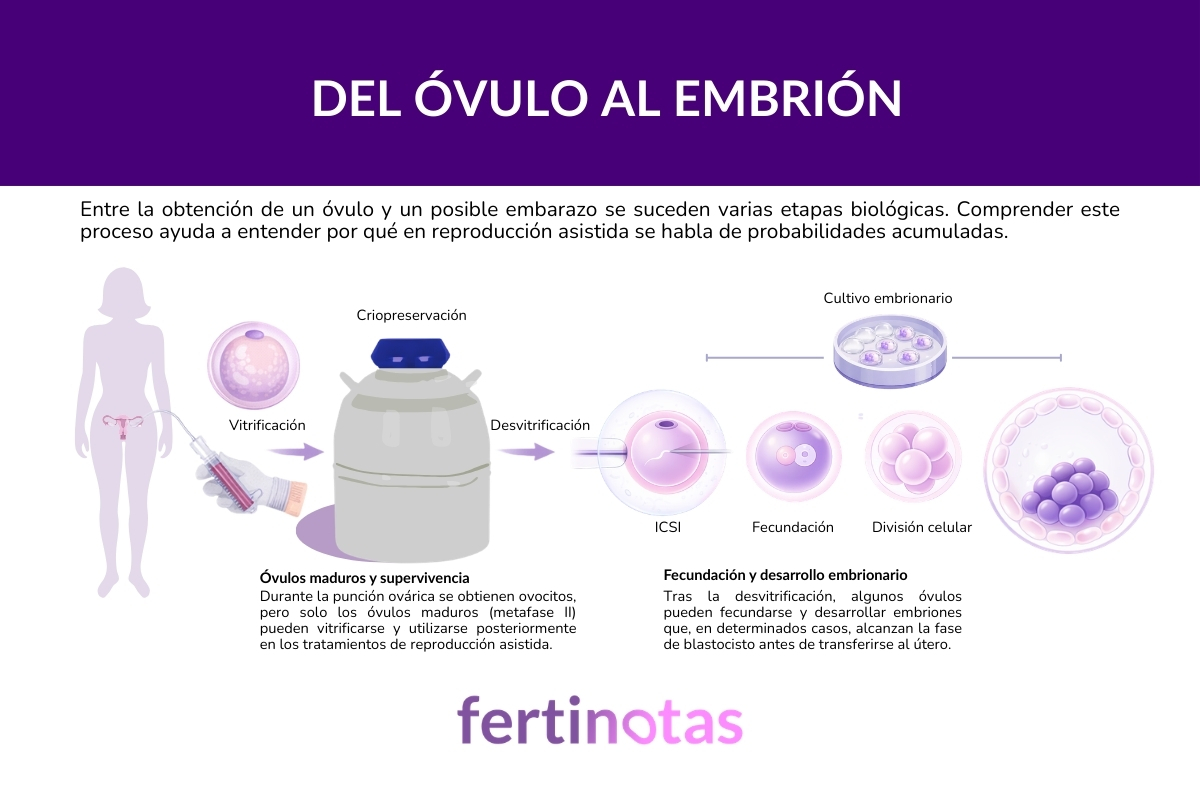
Los óvulos que sobreviven pueden fecundarse mediante técnicas de reproducción asistida, habitualmente fecundación in vitro con microinyección espermática (ICSI). En este punto interviene también otro elemento fundamental: la calidad de los espermatozoides. Aunque la preservación ovocitaria se centra en conservar el potencial reproductivo de los óvulos, el desarrollo de los embriones dependerá también de las características del espermatozoide que los fecunde.
Factores como la calidad seminal, la fragmentación del ADN espermático o incluso la edad paterna pueden influir en el desarrollo embrionario y en las probabilidades de embarazo.
Tras la fecundación comienza el desarrollo embrionario en el laboratorio. Algunos embriones dejan de evolucionar durante los primeros días de cultivo, mientras que otros continúan dividiéndose hasta alcanzar la fase de blastocisto, el estadio en el que con más frecuencia se realiza la transferencia al útero.
En términos generales, distintos estudios estiman que entre un 30 % y un 50 % de los óvulos maduros iniciales pueden llegar a formar blastocistos, aunque esta proporción depende en gran medida de la edad de la mujer .
En algunos tratamientos también puede realizarse diagnóstico genético preimplantacional (PGT-A) para analizar los cromosomas de los embriones antes de transferirlos. En esos casos, algunos embriones pueden no ser cromosómicamente normales y no utilizarse para la transferencia.
Todo este recorrido explica por qué en reproducción asistida se habla con frecuencia de probabilidad acumulada. Entre los óvulos recuperados inicialmente y el nacimiento de un bebé hay varias etapas en las que el número de embriones disponibles puede reducirse.
Por eso, cuantos más óvulos maduros vitrificados se hayan preservado al inicio, mayor suele ser la posibilidad de que alguno de ellos termine dando lugar a uno o más embarazos en el futuro.
Cómo influye la edad —y otros factores— en el número de óvulos recomendados
Uno de los factores que más influyen en estas estimaciones es la edad en el momento de congelar los óvulos. Con el paso de los años, la calidad ovocitaria puede cambiar gradualmente y esto puede influir en la probabilidad de que los embriones sean viables.
Sin embargo, la edad no es el único elemento que importa. En la fertilidad también intervienen otros factores, como la reserva ovárica, el estado general de salud o algunos hábitos de vida.
La reserva ovárica suele evaluarse mediante pruebas como la medición en sangre de la hormona antimülleriana (AMH) y el recuento de folículos antrales mediante ecografía. Estas herramientas ayudan a estimar cómo podrían responder los ovarios a la estimulación ovárica.
Con esta información, los especialistas ajustan la medicación para diseñar una estimulación ovárica segura y personalizada, intentando obtener el mayor número posible de óvulos maduros dentro de lo razonable para cada persona.
Uno de los estudios más citados sobre este tema analizó miles de ciclos de reproducción asistida para estimar cuántos ovocitos podrían ser necesarios para lograr determinadas probabilidades de nacimiento. Sus modelos sugieren que, para aspirar aproximadamente a un 70 % de probabilidad acumulada de recién nacido vivo, el número de óvulos maduros podría variar según la edad

Según estas estimaciones:
- alrededor de 14 óvulos maduros si se congelan entre los 30 y 34 años
- aproximadamente 15 óvulos entre los 35 y 37 años
- cerca de 25 o más óvulos cuando la vitrificación se realiza entre los 38 y 40 años
Estas cifras no son una garantía individual, sino estimaciones basadas en datos poblacionales que ayudan a orientar las expectativas.
Un ejemplo sencillo para entender cómo funciona
A veces resulta más fácil comprender este proceso con un ejemplo sencillo.
Imaginemos que una mujer decide vitrificar 15 óvulos maduros cuando tiene alrededor de 34 o 35 años. Si en el futuro decide utilizarlos, esos óvulos tendrán que recorrer varias etapas biológicas antes de que pueda producirse un embarazo.
Lo primero que ocurrirá será la desvitrificación, es decir, la descongelación controlada en el laboratorio. En centros con experiencia, la mayoría de los óvulos suele sobrevivir a este proceso, de modo que de esos 15 óvulos iniciales podrían continuar siendo viables aproximadamente entre 13 y 14.
A continuación, los óvulos que sobreviven se fecundan mediante técnicas de reproducción asistida, normalmente utilizando microinyección espermática. No todos se fecundan correctamente, pero en muchos casos entre nueve y once pueden dar lugar a embriones iniciales.
Durante los días siguientes, esos embriones se mantienen en cultivo en el laboratorio para observar su desarrollo. Algunos dejan de evolucionar, mientras que otros continúan dividiéndose hasta alcanzar la fase de blastocisto, que es el estadio embrionario que con más frecuencia se utiliza para la transferencia al útero. En este ejemplo, podrían llegar a esa fase alrededor de cuatro a siete embriones, aunque esta cifra depende mucho de la edad y de la calidad de los óvulos.
En algunos tratamientos también se analiza el material genético de los embriones antes de transferirlos, lo que puede hacer que algunos no se utilicen finalmente.
Todo este recorrido ayuda a entender por qué los especialistas hablan de probabilidad acumulada. No todos los óvulos terminarán convirtiéndose en un embarazo, pero disponer de un número suficiente de óvulos maduros aumenta las probabilidades de que alguno de ellos pueda dar lugar a uno o más hijos en el futuro.
Por qué a veces se necesitan varios ciclos de estimulación
Otra cuestión importante es que no siempre es posible obtener todos los óvulos necesarios en un solo ciclo de estimulación.
La respuesta de los ovarios a la medicación puede variar entre mujeres. Factores como la edad, la reserva ovárica o la respuesta individual a las hormonas influyen en el número de folículos que se desarrollan durante el tratamiento.
En algunos casos un solo ciclo permite recuperar un número suficiente de ovocitos maduros. En otros, especialmente cuando la reserva ovárica es más baja o la respuesta a la medicación es menor, puede plantearse realizar más de un ciclo de estimulación.
El objetivo de esta estrategia es acumular un número mayor de óvulos maduros vitrificados para mejorar las probabilidades reproductivas futuras.
Hoy en día, los protocolos de estimulación ovárica están diseñados para ser seguros y personalizados, ajustando las dosis de medicación según las características de cada paciente.
Una estimación útil, pero no una garantía
Aunque estas estimaciones ayudan a orientar las decisiones, es importante recordar que no existe un número exacto de óvulos que garantice un embarazo.
Cada persona tiene circunstancias reproductivas distintas. Factores como la edad, la reserva ovárica, la calidad de los óvulos o el número finalmente preservado pueden influir en el resultado.
Por eso, congelar óvulos no debe entenderse como una promesa, sino como una herramienta que puede ampliar las opciones reproductivas en el futuro.
Comprender cómo funciona este proceso —con sus probabilidades, sus límites y sus posibilidades— permite tomar decisiones más informadas y realistas sobre la propia fertilidad.
Preguntas frecuentes sobre cuántos óvulos conviene congelar
- ¿Congelar más óvulos garantiza tener hijos en el futuro?
No. Congelar un número mayor de óvulos puede aumentar las probabilidades de embarazo en el futuro, pero no garantiza un resultado concreto. Cada óvulo debe superar varias etapas biológicas: sobrevivir a la desvitrificación, fecundarse correctamente, formar un embrión viable, implantarse en el útero y evolucionar hasta un embarazo a término. Por eso los especialistas suelen hablar de probabilidades acumuladas y no de certezas.
- ¿Se pueden utilizar los óvulos congelados muchos años después?
Sí. Los óvulos vitrificados se almacenan en nitrógeno líquido a temperaturas cercanas a −196 °C. A esa temperatura, la actividad celular queda prácticamente detenida, lo que permite conservarlos durante largos periodos sin que el tiempo afecte significativamente a su viabilidad. En la práctica clínica existen nacimientos a partir de óvulos que han permanecido congelados durante más de una década.
- ¿Influye la calidad del semen en el éxito cuando se utilizan óvulos congelados?
Sí. Aunque la preservación de la fertilidad se centra en los óvulos, el desarrollo de los embriones depende también del espermatozoide que los fecunde. Factores como la calidad seminal, la fragmentación del ADN espermático o la edad paterna pueden influir en el desarrollo embrionario y en las probabilidades de embarazo. Por eso, cuando se utilizan óvulos vitrificados, los especialistas valoran también las características del semen.
- ¿Es posible congelar óvulos más de una vez para acumular más?
Sí. En algunos casos se realizan varios ciclos de estimulación ovárica para obtener y vitrificar más óvulos. Esta estrategia puede plantearse cuando la respuesta ovárica es menor o cuando se busca acumular un número mayor de ovocitos maduros para aumentar las probabilidades reproductivas futuras. Cada ciclo permite añadir nuevos óvulos vitrificados al banco personal de la paciente.
- ¿Qué ocurre si finalmente no se utilizan los óvulos congelados?
Si una mujer no utiliza los óvulos que había preservado, existen distintas opciones que dependen de la legislación y de los consentimientos firmados al inicio del proceso. En algunos casos pueden mantenerse almacenados durante más tiempo, donarse con fines reproductivos, destinarse a investigación o solicitar su destrucción. Estas decisiones suelen tomarse en diálogo con el centro de reproducción asistida.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
