Morfología normal de los espermatozoides: Kruger y OMS, y por qué la forma importa

Hay temas de fertilidad que, cuando se explican bien, cambian la manera de leer un seminograma. La morfología normal de espermatozoides es uno de ellos. No porque sea un detalle exótico del laboratorio, sino porque toca algo muy humano: la necesidad de entender qué significa realmente ese porcentaje que aparece en el informe… y por qué a veces inquieta.
Durante años, el seminograma se apoyó sobre todo en lo evidente: cuántos espermatozoides había y cómo se movían. La morfología espermática —la forma— se observaba al microscopio con cierta benevolencia. Si la muestra no parecía “demasiado rara”, se aceptaba como normal. La ciencia, sin embargo, suele pedir un poco más de precisión.
Y aquí aparece la gran confusión contemporánea: en clínica conviven dos referencias que no significan lo mismo en el mismo contexto. Por un lado, el umbral histórico del 14% de Kruger (descrito en FIV convencional, antes de la ICSI).
Por otro, el valor de referencia actual de la OMS (4%), derivado de estudios en hombres fértiles. Entender esta diferencia, de entrada, evita muchos malentendidos.
Qué significa la morfología normal de espermatozoides en el seminograma
La morfología describe si el espermatozoide está “bien construido” para su función. No se trata de estética. Se trata de arquitectura: cabeza, acrosoma, pieza intermedia y cola trabajan como un conjunto.
Si quieres visualizarlo mejor, puede ayudar leer primero cómo es el espermatozoide y qué partes lo componen.
Cuando la cabeza es muy irregular o el acrosoma está alterado, puede fallar el contacto y la interacción con el óvulo. Si la pieza intermedia está mal alineada, el “motor” energético no rinde igual. Si la cola está deformada, el desplazamiento se vuelve ineficaz.
El seminograma, en realidad, es una fotografía técnica de una parte del sistema reproductor. Y la morfología es uno de los detalles que mejor reflejan cómo se está desarrollando la espermatogénesis (la producción de espermatozoides) dentro del testículo.
Antes de Kruger: cuando la “normalidad” era demasiado generosa
Para comprender por qué Kruger marcó un antes y un después conviene viajar a los años setenta y principios de los ochenta. La morfología se evaluaba con criterios amplios y con mucha variabilidad entre laboratorios. Un espermatozoide podía tener la cabeza algo irregular o la cola ligeramente doblada y seguir entrando en la categoría de “normal”.
Y hay otro elemento esencial: en esa época la reproducción asistida se apoyaba sobre todo en fecundación in vitro (FIV) convencional.
La ICSI (microinyección intracitoplasmática de espermatozoides) no se introdujo hasta 1992. Esto cambia por completo la lectura del momento histórico: si los espermatozoides no fecundaban por sí mismos en el laboratorio, no había manera técnica de “rescatar” la fecundación escogiendo uno a uno los espermatozoides.
En ese contexto, medir bien no era un capricho académico. Era una necesidad clínica.
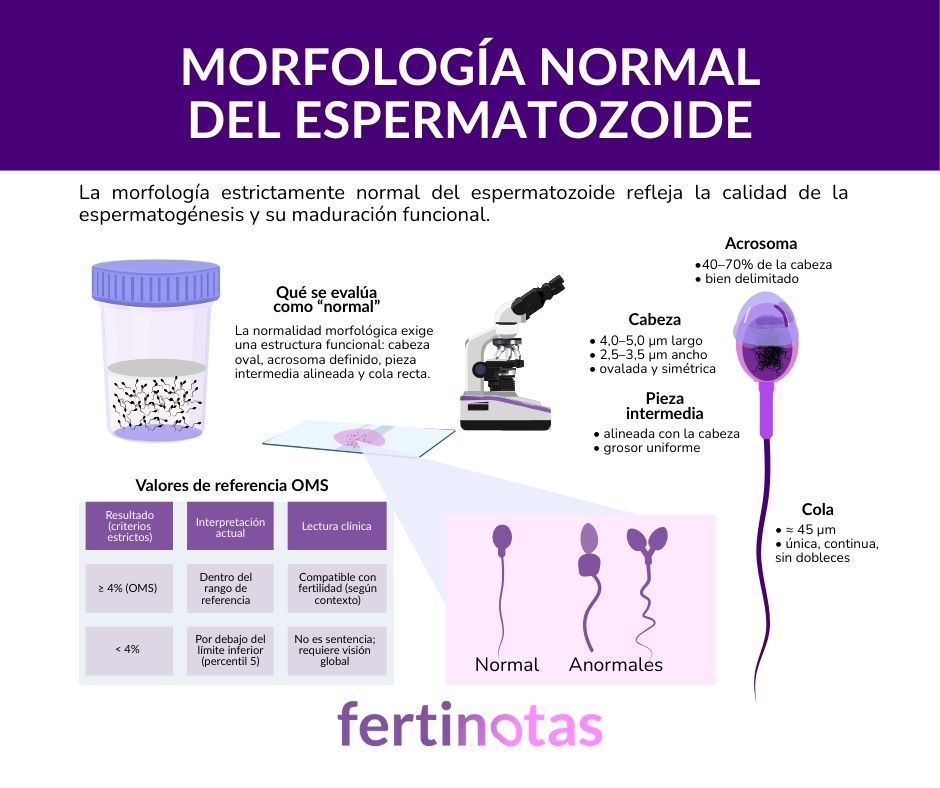
Morfometría: cuando medir sustituyó a la intuición
La primera gran sacudida llegó con la morfometría, que consiste en medir de forma cuantitativa y reproducible las estructuras del espermatozoide. En lugar de depender del “ojo” del observador, se empezó a hablar de dimensiones y proporciones: longitud y anchura de la cabeza, relación entre ambas, extensión del acrosoma, alineación de la pieza intermedia, simetría.
Como referencia didáctica, se trabajaba con rangos orientativos (por ejemplo, cabezas en torno a 4–5 μm de largo y 2,5–3,5 μm de ancho), y con un acrosoma que, en criterios estrictos, suele ocupar aproximadamente entre el 40% y el 70% de la superficie de la cabeza.
La morfometría puso orden. Pero aún faltaba el paso decisivo: demostrar que esos criterios se relacionaban con algo que la pareja nota de forma tangible. La fecundación.
Criterios estrictos de Kruger: por qué cambiaron la morfología espermática
Aquí entra Thinus Kruger, andrólogo sudafricano del laboratorio de Tygerberg. Kruger no inventó la morfometría, pero hizo algo crucial: conectó la forma con el resultado clínico.
En 1986, en plena era pre-ICSI, su equipo analizó 193 ciclos de FIV convencional. El diseño fue elegante en su sencillez: clasificar los eyaculados según el porcentaje de espermatozoides con morfología estrictamente normal y observar qué ocurría con la fecundación y el embarazo.
Lo que encontraron fue una relación clara: las muestras con mayor porcentaje de formas estrictamente normales tendían a lograr mejores tasas de fecundación y embarazo, mientras que cuando ese porcentaje era bajo, el riesgo de fracaso aumentaba.
Además, sus modelos de probabilidad indicaban un punto de inflexión: un umbral alrededor del 14%. Por encima de ese valor, los resultados eran altos; por debajo, la probabilidad cambiaba de forma marcada.
Este matiz importa mucho. Kruger no estaba diciendo que “solo fecundan los perfectos”. Estaba mostrando algo más útil clínicamente: el porcentaje de formas estrictamente normales en una muestra se asociaba al rendimiento en FIV convencional, en un momento en el que el espermatozoide debía completar todo el proceso por sí mismo.
Morfología OMS: por qué el valor de referencia es 4%
Aquí está una de las claves que más calma aporta cuando se entiende bien.
El 14% de Kruger fue un umbral descrito en un contexto histórico concreto: FIV convencional, antes de la ICSI, con criterios estrictos y con una pregunta centrada en pronóstico de fecundación en laboratorio.
El 4% de la OMS surge de otra lógica. Para establecer valores de referencia modernos, la OMS utilizó grandes series de hombres fértiles reales (varones cuyas parejas habían tenido embarazos recientes) y definió límites basados en percentiles. El percentil 5 (el límite inferior de referencia) para morfología estricta se situó alrededor del 4%.
Esto tiene una lectura esencial: el 4% no describe un ideal. Describe un punto estadístico en población fértil. Por eso, un 5%, 6% o 7% puede ser compatible con fertilidad, aunque a primera vista parezca “poco” si uno imagina que lo normal debería ser “mucho”.
ICSI y morfología: un cambio de escenario, no de significado
Con la ICSI, la morfología perdió parte de su valor como predictor directo de fecundación en el laboratorio, porque el embriólogo puede seleccionar espermatozoides y microinyectarlos. Ese cambio tecnológico fue enorme.
Pero la morfología no se volvió irrelevante. Hoy sigue aportando información diagnóstica, porque puede reflejar la calidad global de la espermatogénesis y asociarse a factores como varicocele, exposición a tóxicos, calor, tabaco, estrés oxidativo o, en algunos casos, a mayor probabilidad de daño del ADN espermático (cuando se valora con pruebas específicas).
Dicho con calma: la tecnología permite sortear barreras, pero comprender el origen sigue siendo importante.
Cómo interpretar un resultado de morfología sin alarmismo
Esta es la parte que más se parece a una conversación de consulta, y quizá la más útil.
Un resultado de 6% suele entrar en rango OMS. No garantiza nada por sí mismo, pero es compatible con fertilidad y, en reproducción asistida, rara vez es “el problema único”.
Un 3% está por debajo del 4% de referencia. Puede orientar a revisar el contexto: hábitos, varicocele, factores ambientales, y a valorar estrategias de reproducción asistida si se está en ese camino. No es una sentencia.
Un 1–2% puede asociarse a mayor riesgo de dificultades en FIV convencional y, en la práctica, suele empujar a elegir ICSI y a ampliar el estudio del varón si procede.
Cuando la morfología está claramente alterada, a veces se utiliza el término teratozoospermia. Suena contundente, pero describe un hallazgo del seminograma; la clave sigue siendo interpretarlo con contexto.
La clave es esta: la morfología no se interpreta sola. Se lee junto con concentración, motilidad, vitalidad, antecedentes y con la historia clínica de la pareja. Y, cuando hace falta, con pruebas complementarias.
Una idea sencilla que cambió la manera de leer un seminograma
La historia de la morfología de Kruger ilustra algo bonito de la medicina: cuando una observación se convierte en medida y esa medida se convierte en significado clínico, la práctica cambia.
La forma del espermatozoide dejó de ser una impresión subjetiva porque alguien demostró que podía orientar resultados reales en el contexto más exigente.
En Fertinotas nos gusta quedarnos con esa idea: detrás de cada porcentaje hay ciencia, contexto y una intención clínica concreta.
Cuando se entiende la historia, los números dejan de ser un susto y empiezan a ser lo que deberían ser: información para decidir con algo menos de miedo y con algo más de claridad.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
