Preservación de la fertilidad: qué es, cuándo hacerlo y qué probabilidades ofrece

Cada vez más personas se plantean preservar su fertilidad
Durante mucho tiempo, tener hijos parecía algo que simplemente ocurría en una etapa concreta de la vida. Sin embargo, la realidad actual es muy diferente. Muchas personas deciden retrasar la maternidad o la paternidad por motivos profesionales, personales o de estabilidad emocional.
En España, la edad media al tener el primer hijo supera ya los 32 años, y cada vez es más habitual que el proyecto de formar una familia se plantee en la segunda mitad de la década de los treinta o incluso más tarde.
El problema es que la fertilidad humana no siempre avanza al mismo ritmo que nuestros planes de vida. Con el paso de los años, tanto la calidad de los óvulos como la de los espermatozoides puede disminuir, lo que hace que lograr un embarazo resulte más difícil.
En este contexto, la medicina reproductiva ha desarrollado distintas técnicas que permiten conservar óvulos, espermatozoides u otros tejidos reproductivos para utilizarlos más adelante si se desea tener hijos.
Qué significa realmente preservar la fertilidad
En esencia, preservar la fertilidad consiste en guardar el potencial reproductivo para más adelante. Para ello se emplean técnicas de criopreservación que permiten congelar células reproductivas o tejidos y mantenerlos almacenados durante años en condiciones controladas.
La idea, en apariencia, es sencilla: conservar hoy óvulos o espermatozoides con una determinada calidad para poder recurrir a ellos más adelante, cuando la fertilidad natural quizá ya no sea la misma.
Sin embargo, conviene entender algo importante. Cuando hablamos de este tema, en realidad estamos simplificando un proceso biológico mucho más complejo. Tener hijos no depende únicamente de los gametos —los óvulos y los espermatozoides—, aunque estos sean una pieza fundamental.
La fertilidad humana implica la coordinación de muchos factores: el funcionamiento de los ovarios, el estado del útero y de las trompas de Falopio, la regularidad del ciclo menstrual, la calidad del semen, la salud general e incluso aspectos relacionados con la vida sexual y con el momento adecuado para que se produzca la fecundación. También intervienen factores emocionales y circunstancias personales que forman parte de la vida reproductiva de cada persona.
Lo que la medicina reproductiva ha logrado en las últimas décadas es algo muy relevante: conservar de forma fiable una de las piezas más importantes de ese sistema, los gametos. Gracias a técnicas como la vitrificación de óvulos o la congelación de espermatozoides, hoy es posible mantener estas células reproductivas en condiciones que preservan su viabilidad durante años.
Por eso, en la práctica, cuando se habla de preservar la fertilidad lo que se está haciendo es preservar los gametos, es decir, guardar óvulos o espermatozoides para poder utilizarlos más adelante si se desea intentar un embarazo.
El objetivo no es congelar el tiempo ni garantizar que habrá un hijo en el futuro, algo que la medicina no puede prometer con absoluta seguridad, sino mantener abierta una posibilidad reproductiva adicional.

Por qué alguien decide dar este paso
Las razones pueden ser muy distintas. A veces se trata de una decisión personal relacionada con la planificación de la vida reproductiva; en otras, responde a motivos médicos.
En cualquier caso, conviene entender que no se trata simplemente de “congelar óvulos o espermatozoides”. Hablamos de un proceso médico que requiere información, asesoramiento especializado y la realización en centros autorizados, donde se explican con detalle las técnicas disponibles, sus limitaciones y las probabilidades de éxito.
Antes de llevar a cabo cualquier procedimiento, la persona interesada suele pasar por una evaluación médica y firmar los consentimientos correspondientes. Ese proceso permite comprender bien qué puede esperarse de cada técnica y tomar una decisión realmente informada.
Planificación reproductiva o decisión personal
Cada vez más mujeres y hombres contemplan esta opción como una forma de ganar tiempo. Puede ocurrir que en ese momento no exista una pareja con la que deseen tener hijos, que la situación laboral no sea la adecuada o que simplemente prefieran retrasar la maternidad o la paternidad algunos años.
En estos casos, congelar óvulos o espermatozoides permite conservar una posibilidad reproductiva futura utilizando células que se han guardado cuando su calidad era mayor.
Para muchas personas, esta decisión forma parte de una reflexión más amplia sobre su proyecto de vida. Informarse sobre las opciones disponibles, hablar con especialistas y comprender cómo funciona el proceso suele ser el primer paso antes de valorar si tiene sentido en su caso.
Motivos médicos
En otras ocasiones, la razón es claramente médica. Algunos tratamientos necesarios para curar determinadas enfermedades pueden afectar a la función reproductiva.
Uno de los ejemplos más conocidos es el tratamiento del cáncer. Terapias como la quimioterapia o la radioterapia pueden dañar los ovarios o los testículos y, en algunos casos, comprometer la posibilidad de tener hijos después. Por este motivo, cuando el tiempo lo permite, muchos equipos médicos valoran la posibilidad de conservar óvulos o espermatozoides antes de iniciar el tratamiento.
Este enfoque ha cobrado cada vez más importancia gracias a los grandes avances en el diagnóstico precoz y en los tratamientos oncológicos. Hoy, muchas personas que reciben un diagnóstico de cáncer tienen una alta probabilidad de superar la enfermedad y continuar con su vida durante muchos años. En ese contexto, pensar también en la calidad de vida futura —incluida la posibilidad de formar una familia— se ha convertido en una parte importante del cuidado integral.
Este planteamiento también puede ser relevante en otras situaciones, como determinadas cirugías ováricas, algunos tratamientos para enfermedades autoinmunes, la endometriosis avanzada o patologías que pueden afectar al funcionamiento de los ovarios o los testículos.
En casos especialmente delicados, como cuando el diagnóstico de una enfermedad grave se produce en niños o niñas que aún no han alcanzado la madurez reproductiva, la medicina está explorando alternativas para intentar proteger su potencial reproductivo. Algunas técnicas, como la congelación de tejido ovárico o testicular, ya se utilizan en determinados contextos clínicos, mientras que otras continúan en estudio y desarrollo.
Aunque estos escenarios exigen siempre una valoración muy cuidadosa por parte de equipos especializados, muestran hasta qué punto la medicina actual intenta mirar más allá de la enfermedad inmediata y pensar también en la vida que puede venir después.
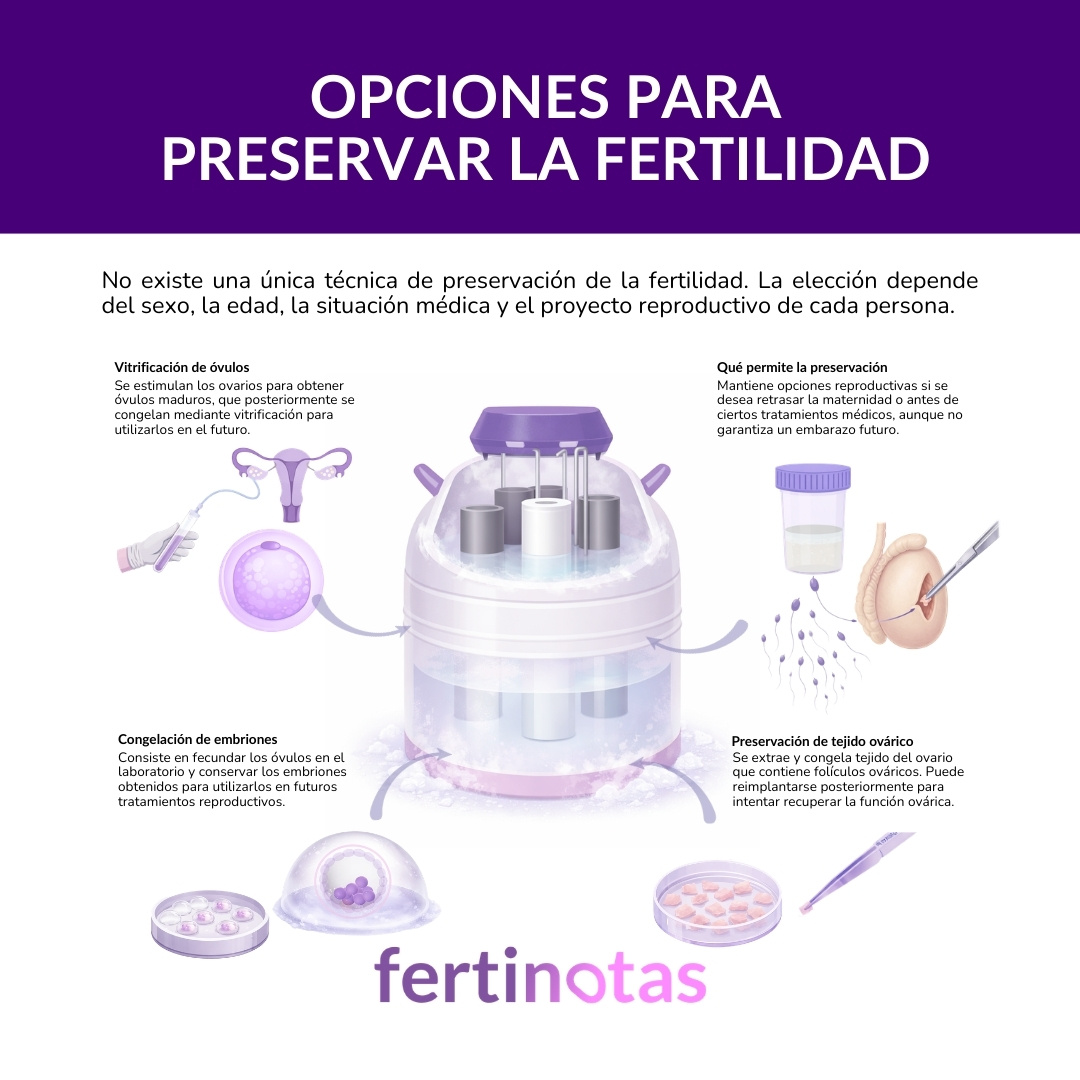
Qué técnicas existen hoy para conservar la capacidad reproductiva
La medicina reproductiva dispone actualmente de varias técnicas. La elección de una u otra depende del sexo de la persona, de su situación médica y de sus circunstancias personales.
Vitrificación de óvulos
La vitrificación de óvulos es la técnica más utilizada para conservar la fertilidad femenina. Consiste en estimular los ovarios durante unos días para que produzcan varios óvulos maduros, extraerlos mediante una punción ovárica y congelarlos rápidamente mediante un proceso llamado vitrificación.
Esta congelación ultrarrápida evita la formación de cristales de hielo dentro de las células y permite conservar los óvulos durante años en nitrógeno líquido.
Congelación de espermatozoides
En los hombres, lo más habitual es recurrir a la congelación de espermatozoides. En muchos casos el procedimiento es relativamente sencillo: se obtiene una muestra de semen, se procesa en el laboratorio y se congela para su almacenamiento.
Sin embargo, hay distintas situaciones en las que puede plantearse esta opción. Por ejemplo, algunos hombres deciden hacerlo antes de someterse a una vasectomía, especialmente si ya tienen hijos pero desean mantener abierta la posibilidad de tener más en el futuro.
En otras ocasiones, la conservación de espermatozoides puede ser necesaria cuando existen problemas en la calidad seminal o dificultades para que aparezcan en el semen. En estos casos, los especialistas pueden recurrir a técnicas como la biopsia testicular, que permite obtenerlos directamente del tejido del testículo para preservarlos o utilizarlos más adelante en tratamientos de reproducción asistida.
Una vez congelados, pueden emplearse posteriormente en diferentes técnicas de reproducción asistida.
Congelación de embriones
También es posible congelar embriones ya formados tras una fecundación in vitro. En ese caso, lo que se conserva no son gametos individuales, sino embriones que ya han sido fecundados en el laboratorio y que podrán transferirse después al útero.
Este escenario puede darse cuando existe una pareja que realiza un tratamiento de reproducción asistida y decide guardar embriones para futuros intentos de embarazo. Sin embargo, no siempre hay una pareja implicada. En países como España, la legislación permite acceder a las técnicas de reproducción asistida a mujeres sin pareja o a parejas de mujeres, utilizando semen de donante cuando es necesario.
En muchos casos, la congelación de embriones no se plantea inicialmente como una estrategia para preservar la fertilidad. A menudo aparece como parte del propio tratamiento de fecundación in vitro, cuando tras una estimulación ovárica se obtienen varios embriones y algunos se transfieren mientras que otros se criopreservan para posibles intentos posteriores.
Por eso, la criopreservación de embriones suele considerarse una forma secundaria o derivada de preservación reproductiva, ya que forma parte del proceso terapéutico y no necesariamente de una decisión previa de guardar gametos para más adelante.
Congelación de tejido ovárico
En algunos casos médicos muy concretos puede plantearse la congelación de tejido ovárico. Esta técnica consiste en extraer y conservar fragmentos del ovario que contienen folículos con óvulos inmaduros.
Ese tejido se obtiene mediante una pequeña intervención quirúrgica y posteriormente se congela. Si en el futuro la persona desea intentar recuperar su función ovárica, puede reimplantarse con el objetivo de que vuelva a producir hormonas y, en algunos casos, óvulos.
Esta estrategia se ha desarrollado sobre todo en el contexto de la oncología, donde determinados tratamientos pueden dañar de forma importante los ovarios. Puede ser una opción útil cuando no hay tiempo suficiente para realizar una estimulación ovárica y obtener óvulos antes de iniciar un tratamiento urgente.
También puede plantearse en situaciones muy particulares, como en niñas o adolescentes que aún no han alcanzado la madurez reproductiva y en las que todavía no es posible obtener óvulos maduros para vitrificarlos.
En las últimas dos décadas esta técnica ha avanzado de forma notable. En muchos centros especializados ya se considera una opción clínica real en determinadas circunstancias, y se han documentado nacimientos tras el reimplante de tejido ovárico previamente congelado.
Aun así, es importante entender que se trata de una técnica con indicaciones muy concretas y que no siempre garantiza la recuperación de la fertilidad. En algunos casos, el objetivo principal puede ser recuperar temporalmente la función hormonal del ovario; en otros, intentar obtener óvulos tras el reimplante.
La investigación sigue avanzando en este campo. Algunos enfoques experimentales estudian la posibilidad de madurar los óvulos contenidos en ese tejido directamente en el laboratorio, sin necesidad de reimplantarlo en el cuerpo. Son estrategias todavía en investigación, pero reflejan el interés creciente por ampliar las opciones en situaciones complejas.
Cuándo puede ser un buen momento para planteárselo
Una de las cuestiones más importantes es el momento en que se realiza. Sin embargo, ese momento no depende solo de la edad, sino también de las circunstancias personales o médicas que llevan a plantear esta posibilidad.
En términos generales pueden distinguirse varios escenarios.
Planificación reproductiva o motivos sociales
En los últimos años se ha hecho más visible lo que algunos especialistas llaman preservación de la fertilidad por causas sociales. Se refiere a los casos en los que una persona decide conservar su potencial reproductivo porque desea retrasar la maternidad o la paternidad por motivos personales, profesionales o de proyecto de vida.
En este contexto, el momento sí puede ser especialmente importante, sobre todo en las mujeres. La calidad de los óvulos tiende a disminuir con la edad, por lo que congelarlos cuando la mujer es más joven suele ofrecer mejores perspectivas.
Por esta razón, cuando la vitrificación de óvulos se plantea como estrategia de planificación reproductiva, muchos especialistas consideran que hacerlo antes de los 35 años puede aumentar las probabilidades de éxito posteriores.
Motivos médicos
En otros casos, el momento viene marcado por la situación clínica. Cuando una persona debe someterse a tratamientos que pueden afectar a su capacidad reproductiva —como algunos tratamientos oncológicos o determinadas cirugías— la conservación de óvulos, espermatozoides o tejido reproductivo suele realizarse antes de iniciar ese tratamiento.
En esas situaciones, la prioridad es actuar con rapidez para intentar proteger la fertilidad futura sin retrasar la atención médica principal.
Preservación masculina
En los hombres, el impacto de la edad sobre la fertilidad suele ser más gradual que en las mujeres, aunque también puede influir con el paso del tiempo. En muchos casos, la congelación de espermatozoides se plantea antes de situaciones concretas, como tratamientos médicos, una vasectomía u otras circunstancias que puedan comprometer la fertilidad.
Una decisión que siempre debe individualizarse
En todos los casos, esta decisión debe valorarse de forma individual. Factores como la edad, la salud reproductiva, las circunstancias personales o la existencia de enfermedades que puedan afectarla forman parte de esa valoración.
Por eso, lo habitual es que se plantee tras una conversación con especialistas en reproducción, que pueden orientar sobre las opciones disponibles y sobre las expectativas realistas en cada situación.
Qué probabilidades ofrece realmente
Una de las preguntas más habituales cuando alguien se plantea dar este paso es si eso realmente aumentará sus posibilidades de tener hijos en el futuro. La respuesta honesta es que sí puede aumentarlas, pero no de la misma forma para todo el mundo. No existe un porcentaje universal que sirva para todas las personas, y hablar de “éxito” sin explicar de qué depende puede llevar a malentendidos.
En el caso de los óvulos vitrificados, los resultados dependen sobre todo de la edad a la que se congelan y del número de óvulos maduros almacenados. La evidencia disponible muestra que, en general, cuanto más joven es la mujer en el momento de la vitrificación, mayor suele ser la capacidad reproductiva futura de esos óvulos.
También conviene explicar que la supervivencia de los óvulos tras la desvitrificación suele ser alta en laboratorios con experiencia, pero esa buena supervivencia no equivale automáticamente a embarazo. Entre un óvulo descongelado y un nacimiento hay varios pasos: que el óvulo sobreviva, que fecunde, que el embrión evolucione bien, que implante y que el embarazo llegue a término. Por eso, al informar a una paciente, lo más sensato es hablar de probabilidades acumuladas y no de certezas.
En los hombres, la lógica es parecida: congelar espermatozoides puede preservar una posibilidad reproductiva futura, pero el resultado final también depende de varios factores, entre ellos la calidad seminal de partida, cuántos espermatozoides viables sobreviven a la congelación y qué técnica de reproducción asistida se utiliza después.
En contextos médicos, como la conservación antes de tratamientos oncológicos, la prudencia es todavía más importante. El pronóstico debe explicarse teniendo en cuenta la edad, el número de óvulos preservados o la calidad seminal, así como la experiencia del centro donde se realiza el procedimiento.
La forma más honesta de contarlo es esta: preservar la fertilidad no asegura tener hijos en el futuro, pero puede mejorar las opciones, sobre todo si se hace en el momento adecuado y con una estrategia bien planificada. Por eso el asesoramiento previo es tan importante: más que vender certezas, debe ayudar a entender qué puede ofrecer realmente cada técnica y qué límites tiene en cada caso.
Qué ocurre cuando se utilizan los óvulos o espermatozoides congelados
Cuando una persona decide utilizar más adelante los óvulos o espermatozoides que había conservado, el embarazo suele buscarse mediante técnicas de reproducción asistida.
En el caso de los óvulos vitrificados, el proceso comienza con su descongelación en el laboratorio. Los que sobreviven a este paso pueden fecundarse con espermatozoides mediante técnicas de fecundación in vitro, generalmente utilizando microinyección espermática. Los embriones obtenidos se cultivan durante unos días y posteriormente se selecciona uno o varios para transferirlos al útero.
Si lo que se han conservado son espermatozoides, estos pueden emplearse en distintos tratamientos de reproducción asistida, dependiendo de la calidad seminal y de la situación reproductiva. En algunos casos pueden utilizarse en inseminación artificial, mientras que en otros se recurre a fecundación in vitro o a técnicas como la microinyección espermática.
Los registros de actividad de la Sociedad Española de Fertilidad muestran que en España se realizan cada año miles de tratamientos de reproducción asistida en los que se utilizan embriones, óvulos o espermatozoides previamente criopreservados. La criopreservación se ha convertido en una herramienta habitual dentro de la práctica clínica, tanto en tratamientos de fertilidad como en estrategias de preservación reproductiva.
Sin embargo, también es importante entender que no todas las personas que conservan sus gametos llegan a utilizarlos posteriormente. En algunos casos las circunstancias personales cambian, se logra un embarazo de forma natural o simplemente el proyecto reproductivo evoluciona de otra manera.
Por eso conviene ver esta opción como una forma de ampliar las posibilidades reproductivas futuras, sabiendo que el resultado final dependerá de muchos factores, incluidos los cambios que puedan producirse en la vida de cada persona con el paso del tiempo.
Preservar la fertilidad: una forma de mantener abiertas las opciones
La preservación de la fertilidad representa uno de los avances más interesantes de la medicina reproductiva moderna. Permite tomar decisiones reproductivas con mayor margen de tiempo y adaptarlas mejor a las circunstancias personales de cada momento.
Aunque no es una garantía absoluta de embarazo, sí puede ofrecer una oportunidad adicional para quienes desean mantener abierta la posibilidad de tener hijos más adelante.
Entender cómo funciona y en qué situaciones puede ser útil es el primer paso para valorar si esta estrategia tiene sentido en cada caso.
Preguntas frecuentes sobre preservación de la fertilidad
- ¿Cuántos óvulos conviene congelar para tener más posibilidades de embarazo en el futuro?
No existe un número único que garantice un embarazo. La cantidad de óvulos que conviene preservar depende sobre todo de la edad en el momento de la vitrificación y de la calidad ovocitaria. En general, muchos especialistas consideran que conservar entre 10 y 20 óvulos maduros puede ofrecer probabilidades razonables de lograr un embarazo en el futuro, especialmente cuando se congelan antes de los 35 años. Sin embargo, cada caso es diferente y la recomendación suele individualizarse tras evaluar la reserva ovárica y la respuesta esperada a la estimulación.
- ¿Cuánto tiempo pueden permanecer congelados los óvulos o espermatozoides?
Las células reproductivas pueden conservarse durante muchos años sin perder su viabilidad, siempre que permanezcan almacenadas en nitrógeno líquido a aproximadamente −196 °C. A esa temperatura, la actividad biológica de las células queda prácticamente detenida. En la práctica, se han documentado nacimientos a partir de óvulos o espermatozoides congelados durante más de una década. En muchos países, el tiempo máximo de almacenamiento también depende de la legislación vigente y de los consentimientos firmados.
- ¿La congelación de óvulos reduce las probabilidades de embarazo en el futuro?
Las técnicas actuales de vitrificación han mejorado mucho en los últimos años. En centros con experiencia, una proporción elevada de óvulos suele sobrevivir al proceso de congelación y descongelación. Sin embargo, congelar óvulos no aumenta la fertilidad, sino que permite conservar la calidad que tenían en el momento en que se vitrificaron. Por eso, la edad a la que se congelan sigue siendo uno de los factores más importantes para las probabilidades futuras de embarazo.
- ¿Es posible quedarse embarazada de forma natural después de haber congelado óvulos?
Sí. Congelar óvulos no afecta a la fertilidad natural. Muchas personas que preservan su fertilidad logran más adelante un embarazo espontáneo sin necesidad de utilizar los óvulos que habían congelado. En ese caso, las células almacenadas pueden mantenerse congeladas para el futuro o decidir su destino según la legislación y los consentimientos firmados.
- ¿La preservación de la fertilidad tiene riesgos médicos?
En general, las técnicas utilizadas hoy son seguras, aunque como cualquier procedimiento médico pueden implicar algunos riesgos. En el caso de la vitrificación de óvulos, el proceso incluye una estimulación hormonal de los ovarios y una punción ovárica para obtener los óvulos. Estas intervenciones suelen ser bien toleradas, pero pueden asociarse a molestias temporales o, en casos poco frecuentes, a complicaciones como el síndrome de hiperestimulación ovárica. Por este motivo, el procedimiento siempre debe realizarse bajo supervisión médica especializada.
- ¿Todas las personas que congelan sus óvulos o espermatozoides llegan a utilizarlos?
No necesariamente. Una parte de las personas que preservan su fertilidad finalmente no utiliza las células que había congelado. Esto puede ocurrir porque logran un embarazo espontáneo, porque cambian sus planes reproductivos o porque su situación personal evoluciona de otra manera. Por eso, muchos especialistas explican que la preservación de la fertilidad debe entenderse como una forma de ampliar las posibilidades reproductivas futuras, no como una garantía de que se utilizarán esos gametos.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
