Teratozoospermia: cuando la forma también importa

¿Qué es la teratozoospermia?
A menudo, cuando una pareja lleva tiempo intentando tener un hijo sin éxito, el foco se pone en los espermatozoides: ¿hay suficientes? ¿se mueven bien? Pero hay otro detalle, menos conocido y no por ello menos importante, que puede estar marcando la diferencia sin que nadie lo vea venir: la forma.
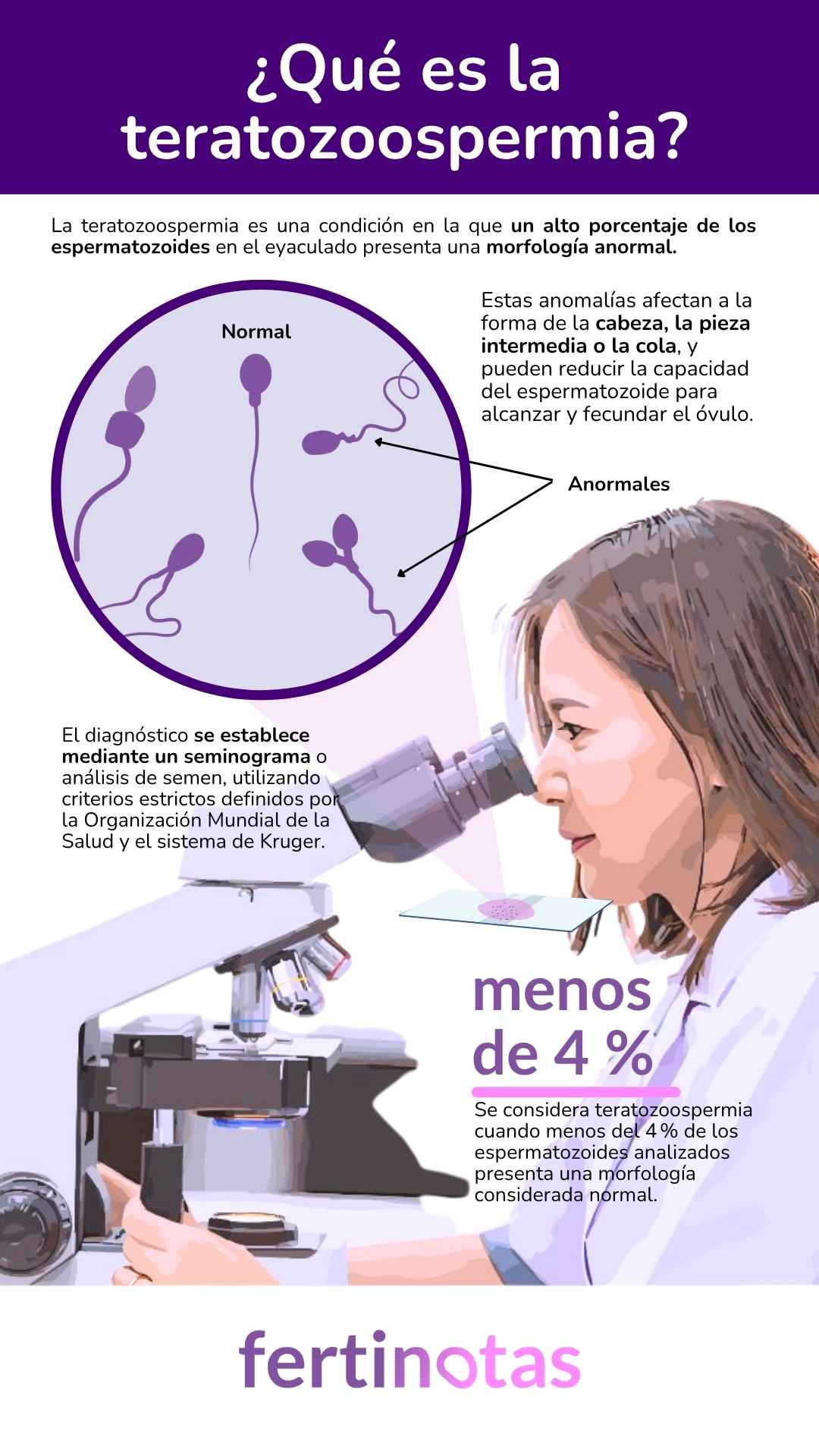
La teratozoospermia es una palabra complicada que, en realidad, habla de algo muy concreto: que la mayoría de los espermatozoides de un hombre tienen una forma anormal. No son esos espermatozoides simétricos, aerodinámicos, diseñados para avanzar como un proyectil hacia el óvulo. Son células con cabezas grandes o mal formadas, colas en espiral o estructuras torcidas que, en lugar de facilitar el viaje, lo dificultan.
El diagnóstico se establece cuando menos del 4 % de los espermatozoides tiene una morfología considerada «normal« según los criterios más exigentes (los de Kruger, para ser exactos). Pero que el número sea bajo no significa que no haya espermatozoides sanos. Uno solo, con buena forma y buena carga genética, puede ser suficiente para empezar una vida.
Y eso es lo que muchas veces tranquiliza. Porque aunque la teratozoospermia no es en sí una enfermedad, sí puede ser una señal de que algo no está yendo bien en el delicado proceso de formación de los espermatozoides. Y entenderlo es el primer paso para abordarlo con realismo… y sin perder la esperanza.
¿Por qué ocurre la teratozoospermia?
Detrás de cada espermatozoide hay una historia microscópica que se repite millones de veces al día en el interior de los testículos. Es un proceso fascinante —la espermatogénesis— que transforma células primitivas en estructuras complejas y especializadas, capaces de emprender uno de los viajes más asombrosos de la biología: el que lleva hasta un óvulo para crear una vida.
Pero ese proceso es largo, delicado… y vulnerable. A veces, algo interfiere en el camino y el resultado final se resiente: los espermatozoides no terminan de formarse bien. Esa es, en esencia, la raíz de la teratozoospermia.
¿Y qué puede estar alterando esa transformación tan precisa? Las causas son muchas, y no siempre hay una única respuesta. En algunos casos, hay una predisposición genética, una especie de tendencia natural a que las células no se ensamblen del todo bien. En otros, el problema aparece por algo adquirido: un entorno poco saludable, un desequilibrio fisiológico, una agresión silenciosa.
Entre las causas más frecuentes se encuentran:
• El varicocele, una dilatación anómala de las venas que rodean al testículo. Esta alteración puede elevar la temperatura en la zona y perjudicar la calidad del semen. La buena noticia es que se puede corregir con cirugía, y cuando se hace, a menudo mejora no solo la forma de los espermatozoides, sino también las probabilidades de embarazo natural.
• La exposición a sustancias tóxicas —como pesticidas, contaminantes, disolventes o radiación— que interfieren directamente en la producción espermática.
• El tabaco, el alcohol y algunas drogas, que aumentan el estrés oxidativo en el organismo y generan un entorno desfavorable para los espermatozoides.
• Infecciones genitales, que pueden afectar la calidad del semen sin dar síntomas claros.
• Y también, de forma más sutil pero no menos importante, el estilo de vida: una alimentación pobre, el sedentarismo, el sobrepeso o el estrés crónico pueden desequilibrar procesos esenciales que afectan a la salud reproductiva.
En muchos hombres, no hay una única causa. Es como un puzle de pequeños factores que, sumados, hacen que las células pierdan su forma perfecta. Por eso, cada caso requiere un análisis individualizado.
A veces, mejorar la salud general, ajustar algunos hábitos o tratar una causa específica puede marcar una gran diferencia.
¿Cómo se diagnostica la teratozoospermia?
La mayoría de los hombres que tienen teratozoospermia no lo saben. No hay síntomas físicos, ni señales externas. De hecho, muchos se enteran cuando, después de varios intentos de embarazo sin éxito, deciden hacerse un estudio de fertilidad.
Ahí aparece el seminograma.
El seminograma —o análisis de semen— es una prueba sencilla, sin dolor, que examina al microscopio miles de espermatozoides. Permite saber cuántos hay (concentración), cómo se mueven (movilidad) y qué forma tienen (morfología). Y es este último parámetro el que nos habla de la teratozoospermia.
Para evaluarlo se utilizan criterios muy estrictos, como los definidos por Kruger y adoptados por la Organización Mundial de la Salud. Según estos, un espermatozoide “normal” debe tener una forma muy precisa: cabeza ovalada y lisa, pieza intermedia recta y cola delgada y regular. Incluso pequeñas variaciones pueden considerarse anormales, no por estética, sino porque dificultan la fecundación.
Si menos del 4 % de los espermatozoides del eyaculado cumple con esos criterios, se habla de teratozoospermia. No significa que todos sean defectuosos, sino que la proporción de los que tienen buena forma es muy baja.
En estudios recientes se ha observado que, aunque una morfología reducida puede asociarse con menor tasa de fecundación en algunos tratamientos, esto depende del contexto clínico y de la técnica empleada. Por ejemplo, la técnica ICSI (inyección intracitoplasmática de espermatozoides) permite seleccionar el espermatozoide de mejor aspecto, compensando así en parte esta alteración.
Además del seminograma, cuando se observan alteraciones significativas, el especialista puede recomendar estudios complementarios:
• Fragmentación del ADN espermático, ya que un espermatozoide con mala morfología puede tener también el ADN dañado.
• Análisis hormonales para valorar si hay desequilibrios que afecten a la producción espermática.
• Estudios genéticos, especialmente si se sospecha que hay una causa hereditaria o si otros tratamientos han fallado.
El objetivo no es solo ponerle nombre a lo que ocurre, sino entender por qué está pasando.
¿Afecta la teratozoospermia a la fertilidad?
La respuesta corta es sí… pero con matices. La forma del espermatozoide importa. No es solo un detalle estético: su morfología influye en cómo se mueve, si puede llegar al óvulo, si lo reconoce, si lo penetra… y también, en algunos casos, en si la fecundación dará lugar a un embrión viable.
Cuando hay teratozoospermia severa, el viaje del espermatozoide se vuelve más complicado. Algunos se mueven con dificultad, otros no logran atravesar la membrana del óvulo, y otros simplemente no tienen la integridad necesaria para colaborar en un desarrollo embrionario sano. Pero eso no significa que no haya solución.
Lo primero que hay que saber es que la morfológica espermática no actúa sola. Si el resto de parámetros seminales (como la concentración o la movilidad) están bien, muchos hombres con teratozoospermia logran embarazos espontáneos. Lo segundo, que no siempre existe una relación directa entre un seminograma alterado y un diagnóstico de infertilidad.
De hecho, en un estudio retrospectivo sobre más de 20.000 ciclos de inseminación artificial, se vio que la tasa de embarazo no mostraba diferencias significativas entre varones con ≥ 4 % y < 4 % de formas normales: 14,2 % frente a 12,1 %, respectivamente. Esto sugiere que, al menos en inseminaciones, una morfología baja no siempre es un obstáculo insalvable.
En técnicas más complejas como la fecundación in vitro (FIV), y sobre todo con ICSI, la situación cambia. Aquí el embriólogo selecciona manualmente el espermatozoide más “apto”, lo que puede contrarrestar el efecto de una morfología baja. Aun así, algunos estudios han observado una ligera disminución en la calidad de los embriones (especialmente en su capacidad de alcanzar el estadio de blastocisto) cuando los espermatozoides usados tenían morfología severamente alterada.
Y hay un punto que conviene no olvidar: la teratozoospermia no significa que no existan espermatozoides normales, sino que su proporción es baja. Pero basta con uno. Uno solo. Ese es el principio de la ICSI: encontrarlo y aprovechar su potencial.
En el fondo, la preocupación no es solo la forma de los espermatozoides. Es lo que esa forma dice sobre el entorno en que se han formado. ¿Hay un varicocele que eleva la temperatura testicular? ¿Un estrés celular que afecta al ADN? ¿Un desequilibrio nutricional o inflamatorio? Detrás de un seminograma alterado puede haber causas tratables… y caminos reales hacia la paternidad.
¿Cómo se trata la teratozoospermia?
No hay una única receta, porque no todos los casos son iguales. Pero lo que sí hay —y cada vez más— son caminos. La teratozoospermia, lejos de ser un callejón sin salida, suele ser el punto de partida para entender qué está ocurriendo en ese proceso tan delicado que da lugar a los espermatozoides… y qué se puede hacer al respecto.
El enfoque dependerá del grado de alteración, de la causa (si se identifica) y del contexto general de la pareja. En muchos casos, basta con corregir algunos factores. En otros, la ciencia ofrece herramientas potentes para compensar lo que no se puede cambiar.
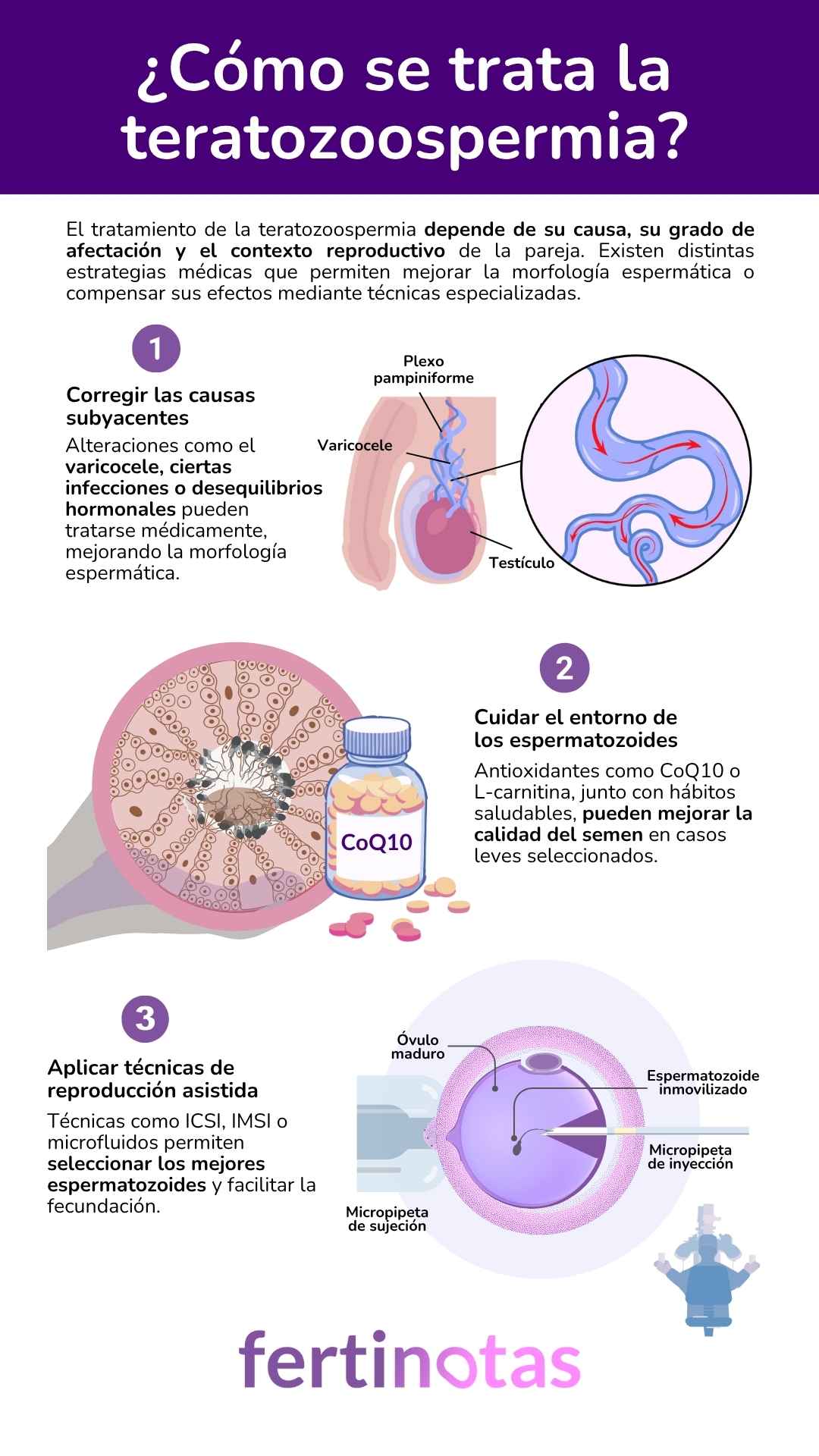
Corregir lo que está interfiriendo
Cuando hay un varicocele, por ejemplo, puede marcar una gran diferencia tratarlo. No solo porque mejora la calidad del semen, sino porque también puede aumentar las probabilidades de embarazo espontáneo.
Una revisión sistemática de 2023 que analizó más de 350 estudios concluyó que la cirugía de varicocele mejora de forma significativa la morfología espermática . Además, en un estudio retrospectivo, la tasa de embarazo fue del 30,5 % tras la operación, frente al 16,7 % en quienes solo tomaron antioxidantes .
También puede ser útil tratar infecciones, inflamaciones prostáticas o desequilibrios hormonales, si se detectan. Y, por supuesto, reducir o eliminar tóxicos como el tabaco, el alcohol o el estrés sostenido.
Mejorar el entorno del esperma: antioxidantes y suplementos
Cuando hay indicios de estrés oxidativo o alteraciones leves, los especialistas en fertilidad pueden recomendar tratamientos complementarios:
• Coenzima Q10 (200 mg/día durante 3 meses) ha demostrado mejorar la motilidad, concentración y morfología de los espermatozoides, y reducir la fragmentación del ADN .
• Un meta-análisis de 2024 concluyó que la CoQ10 y la L-carnitina son los antioxidantes con mayor respaldo científico para mejorar parámetros seminales.
• Otros complementos como vitamina C, E, zinc o selenio pueden ser útiles, especialmente en casos sin causa clara (idiopáticos).
En algunas situaciones concretas se valoran tratamientos hormonales (como FSH recombinante o hCG), siempre bajo supervisión médica.
Eso sí: ningún suplemento hace magia si no se acompaña de hábitos saludables. El descanso, la alimentación equilibrada y el control del estrés son parte del tratamiento.
Reproducción asistida y selección espermática avanzada
Cuando corregir la causa o mejorar el entorno no es suficiente, entran en juego las técnicas de reproducción asistida. Y lo hacen con una eficacia que hoy permite a muchas parejas lograr su objetivo.
• En casos leves o moderados, puede bastar con una inseminación artificial (IA), donde se seleccionan los espermatozoides más móviles y con mejor aspecto.
• En casos más complejos, la opción es la fecundación in vitro (FIV) con ICSI, que permite elegir manualmente un espermatozoide aparentemente normal para introducirlo en el óvulo. Aunque la morfología severa puede afectar la tasa de blastocistos, la ICSI permite compensar muchos de esos efectos.
• Además, existen técnicas de selección espermática avanzada, como:
-
- Microfluidos, que simulan el tracto femenino y ayudan a aislar espermatozoides con mejor morfología y menor fragmentación de ADN.
- Swim-up, gradientes de densidad, MACS o IMSI (selección morfológica ampliada con microscopía de alta resolución), útiles especialmente en teratozoospermia severa.
Y si, a pesar de todo, no se obtiene un espermatozoide viable, existe la opción del uso de donante, que cada vez se vive con más naturalidad y menos estigmas.
En resumen…
La teratozoospermia tiene tratamiento. No siempre implica infertilidad, y no siempre requiere recurrir a la reproducción asistida. Lo más importante es entender por qué ocurre, identificar si hay algo que se pueda corregir y, si hace falta, apoyarse en la ciencia para encontrar una solución.
Lo esencial es no quedarse en el diagnóstico, sino dar el paso siguiente: buscar ayuda especializada, explorar opciones y seguir adelante con confianza.
Preguntas frecuentes sobre la teratozoospermia
¿La teratozoospermia es reversible?
Depende de la causa. En muchos casos, sí. Si está relacionada con factores tratables —como un varicocele, el estrés oxidativo o hábitos poco saludables—, es posible mejorar la morfología espermática con cirugía, suplementos antioxidantes o cambios en el estilo de vida.
En otros casos, especialmente cuando hay causas genéticas, la morfología puede no mejorar, pero aún así existen opciones médicas eficaces para lograr un embarazo, como la ICSI.
¿Un hombre con teratozoospermia puede tener hijos de forma natural?
Sí. Aunque la forma de los espermatozoides no sea perfecta, muchos hombres con teratozoospermia logran embarazos espontáneos, especialmente si el resto del semen (cantidad, movilidad) es adecuado.
La clave está en el porcentaje: aunque solo un 1 o 2 % tenga buena morfología, basta con que uno de esos espermatozoides sea funcional. Eso sí, conviene evaluar cada caso de forma individual.
¿Qué se considera una teratozoospermia “grave”?
Se habla de teratozoospermia severa cuando menos del 1 % de los espermatozoides tiene una forma normal, según los criterios estrictos de Kruger (OMS 2021). Aunque ese dato puede asustar, incluso en estos casos hay espermatozoides aprovechables.
Gracias a las técnicas actuales, como la ICSI con selección espermática, la morfología grave no significa que no haya opciones reales de embarazo.
¿Tener espermatozoides con forma anormal afecta a la salud del bebé?
En principio, no. Si un espermatozoide logra fecundar el óvulo de forma correcta, el desarrollo embrionario suele ser normal.
Lo que sí puede ocurrir, en algunos casos, es que exista una mayor fragmentación del ADN espermático, lo que puede dificultar la implantación o aumentar el riesgo de aborto. Por eso, si hay dudas, el especialista puede pedir pruebas adicionales.
¿Cuánto tiempo tardan en notarse los efectos de un tratamiento o un cambio de hábitos?
El proceso completo de producción de un espermatozoide dura entre 64 y 74 días, así que los cambios positivos —como mejorar la alimentación, reducir el estrés o tomar antioxidantes— empiezan a reflejarse en el seminograma a partir de los tres meses.
Por eso, tener paciencia y seguir las indicaciones médicas es fundamental para valorar si el tratamiento está dando resultado.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
