Criptorquidia: testículo no descendido y su relación con la fertilidad

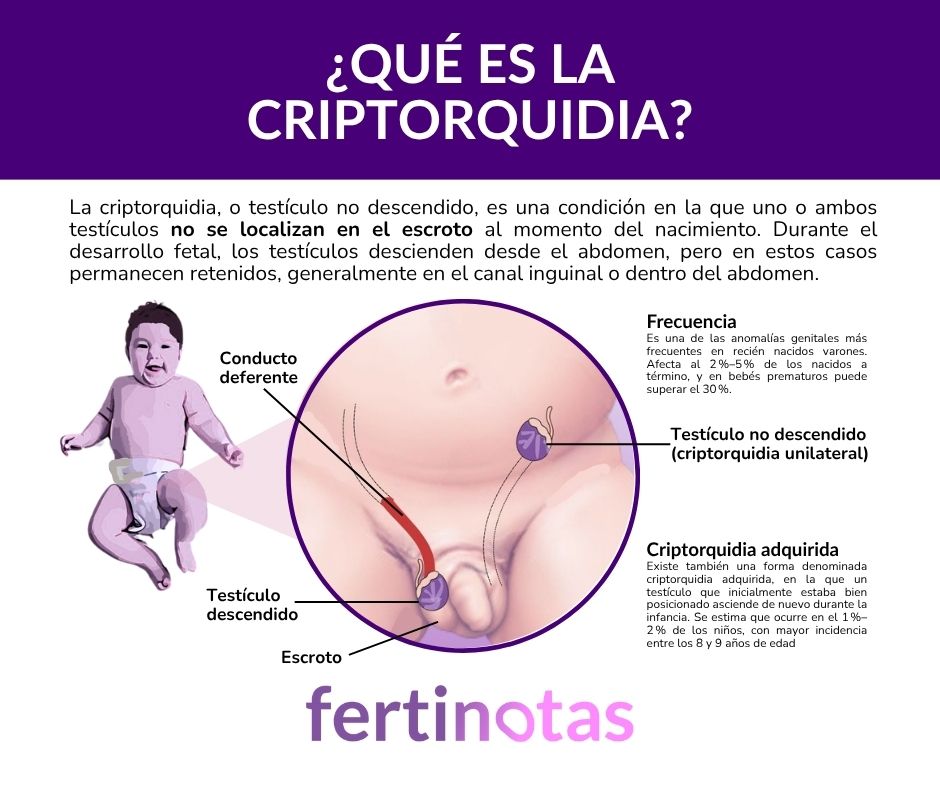
¿Qué es la criptorquidia?
¿Con qué frecuencia ocurre?
Además, existe una forma menos conocida es la criptorquidia adquirida, en la que un testículo que inicialmente descendió correctamente vuelve a ascender durante la infancia. Un estudio reciente en población pediátrica encontró que esto ocurre en aproximadamente el 1 %–2 % de los niños, con un pico de incidencia entre los 8 y 9 años de edad.
¿Por qué es importante detectarla?
La importancia de detectar y tratar la criptorquidia radica en sus posibles consecuencias a largo plazo. Si el testículo permanece fuera del escroto, está sometido a una temperatura más alta que puede afectar negativamente al desarrollo de las células germinales y comprometer la producción de espermatozoides.
El estudio llevado a cabo en Suecia por Pettersson y colaboradores, que analizó a más de 16.000 varones con testículos no descendidos y realizó un seguimiento a largo plazo, encontró que el riesgo de cáncer testicular era considerablemente menor en quienes fueron operados antes de la pubertad, lo que subraya la importancia de una intervención precoz para preservar la fertilidad y reducir riesgos de salud futuros.
¿Cómo se diagnostica la criptorquidia?
El diagnóstico de la criptorquidia suele realizarse durante la exploración física del recién nacido. El pediatra examina si ambos testículos están palpables en el escroto. Si uno o ambos testículos no son localizables, se sospecha de testículo no descendido.
En los casos en que el testículo no es palpable, se puede recurrir a pruebas complementarias como la ecografía escrotal e inguinal, aunque su sensibilidad es limitada. En algunos casos, sobre todo si se sospecha que el testículo está en el abdomen, se emplean técnicas como la resonancia magnética o la laparoscopia diagnóstica, que permite localizar el testículo no descendido con mayor precisión e incluso tratarlo en el mismo acto quirúrgico si está indicado.
El diagnóstico temprano es clave para establecer el momento óptimo de tratamiento y evitar daños irreversibles en la función testicular.
Causas: ¿por qué ocurre?
La criptorquidia no tiene una causa única. En la mayoría de los casos, se debe a una combinación de factores hormonales, genéticos y ambientales que alteran el proceso natural por el cual los testículos descienden desde el abdomen hasta el escroto durante la vida fetal.
Durante el desarrollo intrauterino, el descenso testicular depende de una compleja interacción entre hormonas como la gonadotropina coriónica humana (hCG), la testosterona y la insulina-like factor 3 (INSL3). Cualquier alteración en la producción o acción de estas hormonas puede interferir en este proceso. Por ejemplo, ciertas mutaciones genéticas que afectan la función de los receptores hormonales también se han vinculado a un mayor riesgo de criptorquidia.
Además, estudios como el publicado por Toppari et al sugieren que la exposición a disruptores endocrinos (sustancias químicas que alteran el sistema hormonal) durante el embarazo podría desempeñar un papel en el aumento de los casos observados en las últimas décadas.
También se ha observado una mayor prevalencia en niños con bajo peso al nacer o prematuridad, así como en aquellos con síndromes genéticos congénitos, como el síndrome de Prader-Willi o de Noonan. Sin embargo, en muchos casos, no se logra identificar una causa clara, lo que refuerza la idea de un origen multifactorial.
Cuándo debe tratarse y en qué consiste el tratamiento
La cirugía estándar es la orquidopexia, que consiste en movilizar el testículo y fijarlo dentro del escroto. Es una intervención breve, segura y eficaz —con tasas de éxito entre el 80 % y el 90 % según el caso— cuando la realiza un equipo con experiencia en cirugía pediátrica. El alta suele ser rápida y la recuperación, sin complicaciones relevantes.
Un estudio realizado en Dinamarca y publicado en The Journal of Urology en 2020 analizó a 333 niños operados antes del año de vida. Aunque todos tuvieron cirugía dentro del rango recomendado, entre el 20 % y 25 % mostraron datos de Fertilidad potencial comprometida (por niveles bajos de inhibina B o baja cantidad de espermatogonias tempranas), lo que demostraría que, incluso la cirugía temprana no garantiza del todo la preservación del potencial reproductivo.
En una revisión más amplia publicada en la revista Frontiers in Endocrinology (2024), resalta que operar antes de los 12 meses mejora significativamente la arquitectura testicular y favorece el desarrollo germinal, en comparación con intervenciones más tardías.
Tratar a tiempo reduce significativamente el riesgo de daño irreversible en el tejido testicular, problemas de fertilidad y un posible aumento del riesgo de cáncer testicular a largo plazo.
Consecuencias de no tratar la criptorquidia
La temperatura corporal interna, más elevada que la del escroto, deteriora el desarrollo de las células germinales y altera de forma irreversible la capacidad espermatogénica del testículo. Este daño puede comenzar desde los primeros meses de vida y agravarse con el tiempo.
Además, mantener un testículo en posición anómala, especialmente si está en el abdomen, incrementa de manera significativa el riesgo de desarrollar un tumor testicular maligno, como el seminoma, en la edad adulta. Este riesgo es mayor cuanto más tiempo permanece el testículo fuera de su ubicación natural, y es más alto en casos de criptorquidia bilateral o no palpable.
Por estas razones, aunque muchos hombres con criptorquidia han tenido vidas plenas, es fundamental que la condición sea tratada a tiempo y que exista seguimiento en la adolescencia y edad adulta para vigilar la función testicular y descartar complicaciones.
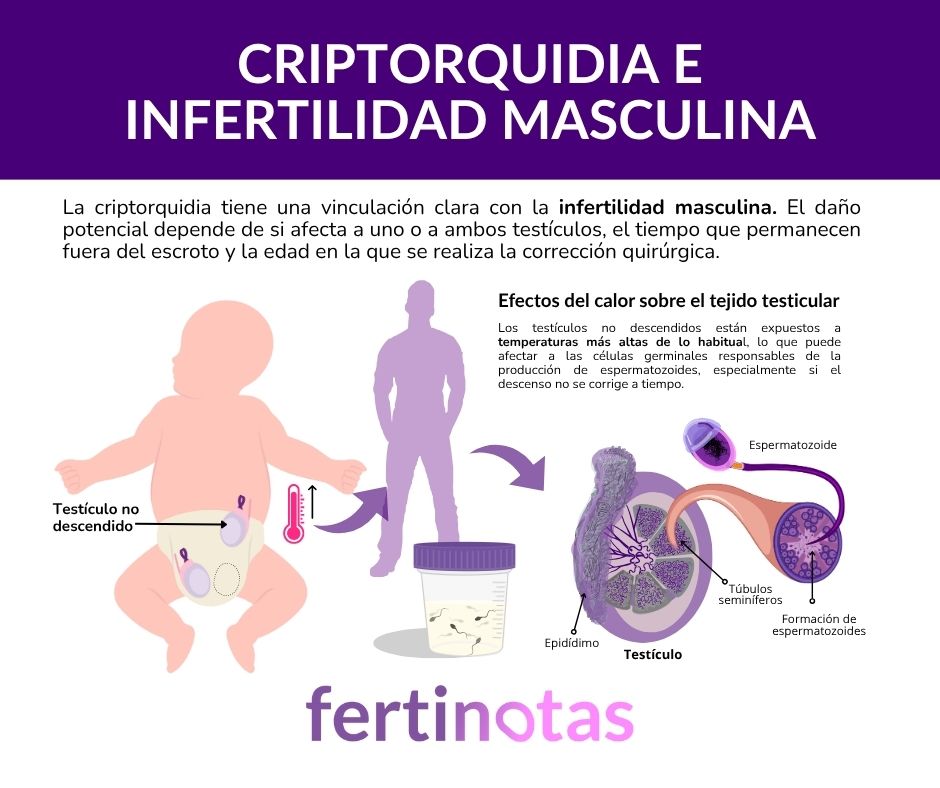
Criptorquidia e infertilidad masculina
La relación entre criptorquidia e infertilidad masculina es clara, pero no siempre es conocida por quienes la padecieron en la infancia. Su impacto depende de varios factores: si afectó a uno o a ambos testículos, cuánto tiempo permanecieron fuera del escroto y a qué edad se realizó la cirugía correctiva.
En los primeros meses de vida, el tejido testicular es especialmente sensible a la temperatura. Si el testículo no alcanza su lugar natural a tiempo, pueden dañarse las células encargadas de producir espermatozoides en la edad adulta.
Estudios científicos han mostrado que:
• En varones con criptorquidia bilateral no tratada, hasta el 89 % presentan azoospermia (ausencia de espermatozoides en el semen) en la edad adulta. Incluso después de una operación, es frecuente encontrar alteraciones en la calidad del semen
• Cuando la cirugía se realiza entre los 10 meses y los 4 años de edad, alrededor del 76 % logra un recuento espermático normal. En cambio, si se opera después de los 4 años, esta cifra baja al 26 % .
• En casos de criptorquidia unilateral, se ha detectado azoospermia en el 13 % de los pacientes, frente a solo el 1 % en varones sin antecedentes También se han observado diferencias en pacientes que acuden a clínicas de fertilidad:
• Quienes tuvieron criptorquidia unilateral mostraron una mejor concentración espermática (~28 millones/ml) en comparación con aquellos con criptorquidia bilateral (~8 millones/ml). Además, necesitaron con menos frecuencia técnicas complejas como ICSI (inyección intracitoplasmática de espermatozoides): 66 % vs 95 %,
En resumen:
• La criptorquidia bilateral no tratada puede generar infertilidad en hasta el 80–90 % de los casos.
• Incluso la forma unilateral puede dejar secuelas en la función testicular.
• Operar antes del año de vida mejora claramente las probabilidades de preservar la fertilidad.
Por eso, muchos especialistas en reproducción incluyen preguntas sobre antecedentes de criptorquidia al estudiar causas de infertilidad. A veces, una condición aparentemente superada en la infancia puede estar en el origen del problema reproductivo en la edad adulta
Vivir con antecedentes de criptorquidia
Tener antecedentes de criptorquidia no significa, en absoluto, una condena a la infertilidad o a problemas de salud graves. Muchos hombres que nacieron con un testículo no descendido han tenido una vida completamente normal, con desarrollo hormonal adecuado, fertilidad conservada y sin complicaciones a largo plazo.
Lo más importante es si la condición fue detectada y tratada a tiempo. Cuando se realiza la orquidopexia en el primer año de vida, el pronóstico es muy favorable. Incluso en casos en los que el tratamiento se hizo más tarde, es posible conservar cierta función testicular o contar con el otro testículo sano, lo que permite mantener la producción de espermatozoides y testosterona.
Durante la adolescencia y la vida adulta, conviene hacer revisiones periódicas. Estas ayudan a verificar que la función testicular sea adecuada, detectar a tiempo posibles alteraciones en el semen o en los niveles hormonales, y controlar cualquier signo sospechoso en el escroto o en el abdomen.
En caso de que haya dificultades para concebir, la medicina reproductiva actual ofrece múltiples soluciones, desde técnicas de laboratorio como la FIV o la ICSI hasta la recuperación de espermatozoides mediante microcirugía en situaciones más complejas.
Por eso, si tienes antecedentes de criptorquidia —propios o en un hijo—, lo más importante es contar con un seguimiento adecuado. La mayoría de los casos, bien tratados, no impiden tener una vida sexual, hormonal y reproductiva saludable.
Un mensaje final
Detectar, tratar y acompañar a tiempo marca la diferencia. Y si en algún momento surgen complicaciones relacionadas con la fertilidad, existen recursos, especialistas y caminos posibles. Hablarlo con un profesional de confianza es el primer paso para resolver dudas y tomar decisiones informadas.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
Tu próxima lectura te espera aquí
-
Guía de la Fertilidad Masculina
-
Hidrocele testicular
-
Guía de la Fertilidad Masculina
-
Hidrocele testicular
-
Alimentación durante el embarazo: qué debo hacer
-
Guía sobre el Embarazo
-
Guía de la fertilidad femenina
-
¿Puede la edición genética corregir la trisomía 21?
-
Cómo se mezcla y se transmite nuestro ADN
-
¿Qué pasa cuando el resultado del PGT-A no es concluyente?
-
Descubre las novedades científicas más recientes
-
Estos son los valores normales de la FSH
-
Teratozoos..quéeeee…. te lo explicamos
-
¿Qué es la criptorquidia?
-
Leer todo sobre las causas y tratamientos del ovario poliquístico
