Miomas uterinos: cómo afectan a tu fertilidad y cuándo conviene tratarlos
Acudes al ginecólogo porque las reglas se han vuelto demasiado abundantes y te notas más cansada de lo habitual. Durante la ecografía, el especialista señala una imagen redondeada en el útero y pronuncia una palabra nueva para ti: “tienes un mioma”. En ese instante, lo que menos importa es el término médico. Lo que de verdad recorre tu cabeza es una cascada de preguntas: ¿es peligroso?, ¿tiene tratamiento?, ¿podré ser madre?
La buena noticia es que los miomas son tumores benignos, muy frecuentes en mujeres en edad fértil. Se calcula que hasta un 70 % los desarrollarán en algún momento de su vida.
Aunque en ciertos casos pueden dar síntomas molestos o interferir con el embarazo, la mayoría no impiden la maternidad. Y cuando lo hacen, existen opciones seguras y eficaces para tratarlos, siempre con un enfoque respetuoso con el deseo de concebir.
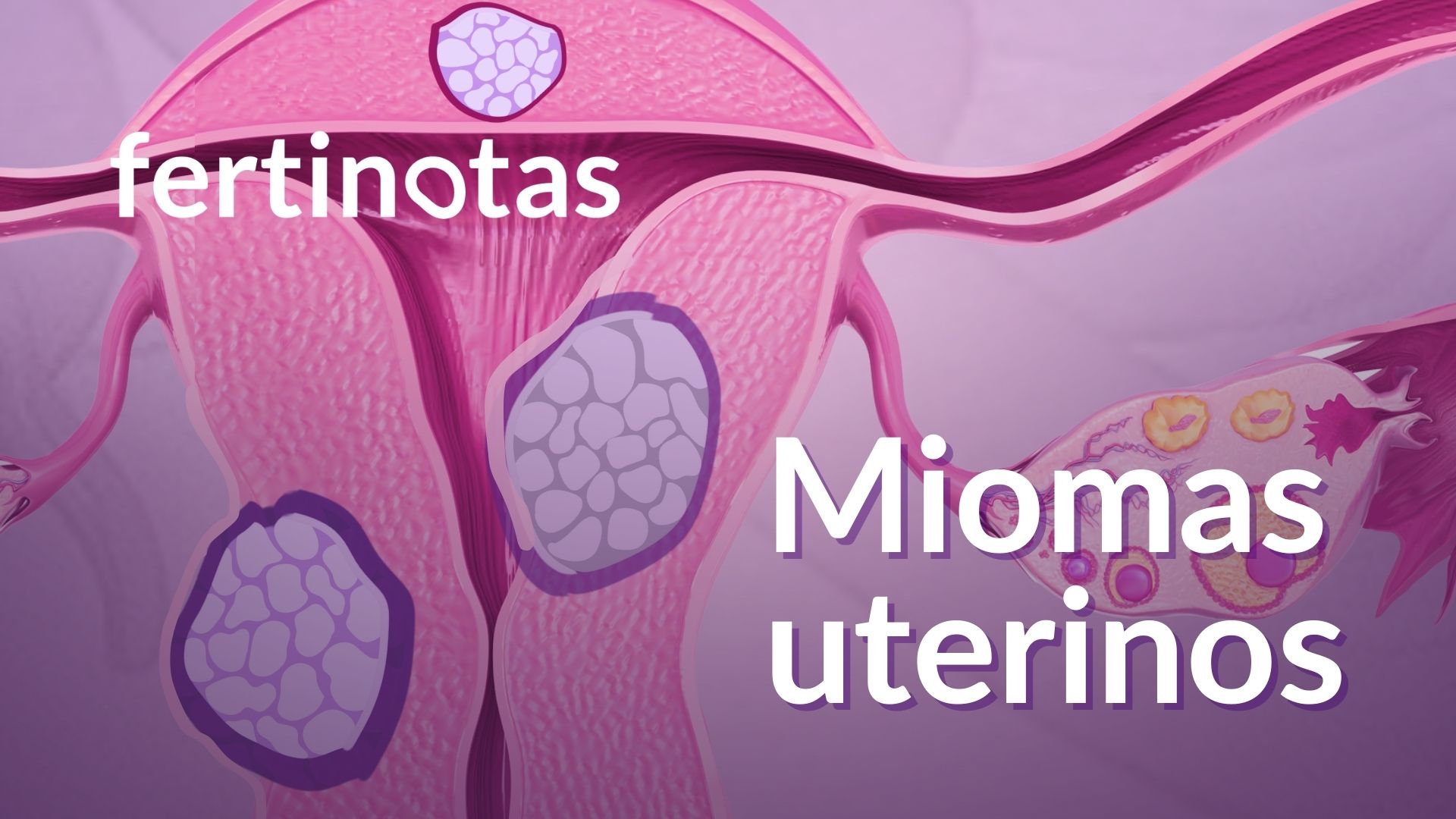
¿Qué son los miomas uterinos?
Los miomas son tumores benignos que aparecen en el útero, formados a partir de sus propias fibras musculares. Conviene subrayarlo desde el principio: no son cáncer ni tienen riesgo de transformarse en él. Son, en realidad, una de las alteraciones ginecológicas más frecuentes en mujeres en edad fértil.
Lo que distingue a un mioma de otro es su ubicación dentro del útero, porque de ahí depende tanto la intensidad de los síntomas como su posible impacto en la fertilidad:
• Submucosos: crecen hacia el interior de la cavidad uterina, donde debería implantarse el embrión. Son los que más suelen relacionarse con problemas para concebir o con abortos tempranos.
• Intramurales: se desarrollan dentro del grosor de la pared uterina. Dependiendo de su tamaño y de si deforman o no la cavidad, pueden interferir en el embarazo.
• Subserosos: se proyectan hacia fuera, en la superficie del útero. En general no afectan a la fertilidad, aunque pueden producir sensación de presión o aumentar el volumen abdominal cuando son grandes.
La importancia de un mioma no depende solo de su tamaño, sino sobre todo de dónde se localiza dentro del útero.
Un mioma situado en la superficie externa apenas suele tener impacto en la fertilidad; en cambio, uno que invade o deforma la cavidad uterina puede interferir en la implantación del embrión y aumentar el riesgo de aborto.
Por eso, no todos los miomas tienen la misma relevancia clínica ni requieren el mismo tipo de atención.
¿Por qué aparecen los miomas?
La ciencia aún no tiene una única respuesta, porque los miomas no surgen por una sola causa. Son el resultado de una combinación de factores, algo así como un puzzle biológico en el que influyen las hormonas, la genética y la historia personal de cada mujer.
Se sabe que las hormonas femeninas, en especial los estrógenos y la progesterona, favorecen su crecimiento. Por eso suelen aparecer con más frecuencia en los años de mayor actividad reproductiva, entre los 35 y los 45 años. La edad, en este caso, no es solo un número: el paso del tiempo convierte al útero en un terreno más propenso a que aparezcan estas formaciones.
También hay un componente hereditario: si tu madre o tus hermanas han tenido miomas, la probabilidad de que tú también los desarrolles es mayor. A ello se suman otros factores como el exceso de peso o haber tenido la primera menstruación de forma temprana, situaciones que prolongan la exposición a las hormonas y aumentan el riesgo.
Incluso se han identificado ciertos cambios genéticos concretos, como las mutaciones en un gen llamado MED12, que parecen actuar como interruptores que activan la formación del mioma.
En resumen, los miomas no aparecen por un solo motivo. Son más bien la consecuencia de un entramado de predisposiciones que, en determinadas circunstancias, se combinan y hacen que estas formaciones empiecen a crecer en el útero.
Síntomas más frecuentes
En muchas mujeres, los miomas son huéspedes silenciosos: hasta tres de cada cuatro nunca llegan a dar síntomas y solo se descubren en una ecografía rutinaria. Sin embargo, cuando se manifiestan, suelen hacerlo de maneras que afectan de forma directa a la calidad de vida.
El signo más habitual son las menstruaciones muy abundantes o prolongadas, esas reglas que obligan a cambiar la agenda, interrumpen el sueño y, con el tiempo, pueden provocar anemia y un cansancio que no se quita ni con descanso.
También es frecuente la sensación de presión o dolor en la pelvis, como si el útero pesara más de lo normal. Cuando los miomas crecen, pueden empujar órganos vecinos: la vejiga, provocando ganas de orinar con demasiada frecuencia, o el intestino, causando estreñimiento.
En el terreno de la fertilidad, el síntoma que más preocupa es la dificultad para lograr un embarazo o la experiencia dolorosa de abortos repetidos. No siempre ocurre, pero cuando sucede, el mioma deja de ser un hallazgo casual para convertirse en una prioridad a tratar.
Miomas y fertilidad: ¿cómo influyen realmente?
Los miomas son frecuentes, pero su relación con la fertilidad no es tan directa como podría parecer al escuchar el diagnóstico. De hecho, los estudios muestran que entre un 5 % y un 10 % de las mujeres con dificultades para concebir presentan miomas. Sin embargo, esto no significa que siempre sean los responsables del problema. Cuando los investigadores analizan los casos en los que los miomas son la única causa de infertilidad, las cifras se reducen a apenas un 1 %–3 %.
Otras investigaciones señalan que los miomas están presentes en hasta un 27 % de las mujeres con infertilidad, aunque en muchos de esos casos existen otros factores asociados que explican la dificultad. Incluso se ha documentado que en un 23 % de los casos de infertilidad primaria o secundaria aparecen miomas, pero nuevamente no siempre como protagonistas principales. Estos datos ponen de relieve que los miomas, por sí solos, rara vez explican toda la historia.
El impacto real depende sobre todo de dónde se localiza el mioma dentro del útero. Los submucosos, que crecen hacia la cavidad uterina, son los más problemáticos porque interfieren directamente en el lugar donde debe implantarse el embrión. Los intramurales, que se forman en el grosor de la pared del útero, pueden alterar la arquitectura interna y dificultar la implantación si alcanzan cierto tamaño o deforman el interior. En cambio, los subserosos, que crecen hacia el exterior del útero, suelen ser casi invisibles para la fertilidad y solo se convierten en un obstáculo si llegan a ser muy grandes.
En otras palabras: tener un mioma no significa automáticamente no poder ser madre. Lo que importa es su tipo, su tamaño y, sobre todo, su ubicación.
Diagnóstico de los miomas uterinos
El primer paso para saber si un mioma puede tener relevancia clínica es verlo con claridad. La herramienta más utilizada para ello es la ecografía transvaginal, una prueba sencilla y accesible que permite al ginecólogo observar el útero desde dentro y detectar incluso lesiones pequeñas. Es, en la mayoría de los casos, el método más fiable para identificar la presencia, el tamaño y la localización de los miomas.
Cuando la situación es más compleja, por ejemplo si hay varios miomas o si se necesita valorar con detalle la cavidad uterina, se recurre a otras técnicas. La resonancia magnética ofrece una imagen muy precisa del útero y permite mapear cada mioma con exactitud, como si dibujara un plano detallado de la zona. La histeroscopia, por su parte, es una exploración directa que introduce una pequeña cámara en el interior del útero. Con ella, el especialista puede ver con sus propios ojos el interior de la cavidad y comprobar si el mioma deforma o invade el espacio donde debería implantarse un embrión.
Todas estas pruebas no se hacen por rutina, sino con un objetivo muy claro: determinar si el mioma necesita tratamiento y cuál es la mejor estrategia para preservar la fertilidad. No se trata solo de ponerle nombre a lo que aparece en la ecografía, sino de comprender cómo puede influir en el proyecto de maternidad de cada mujer.
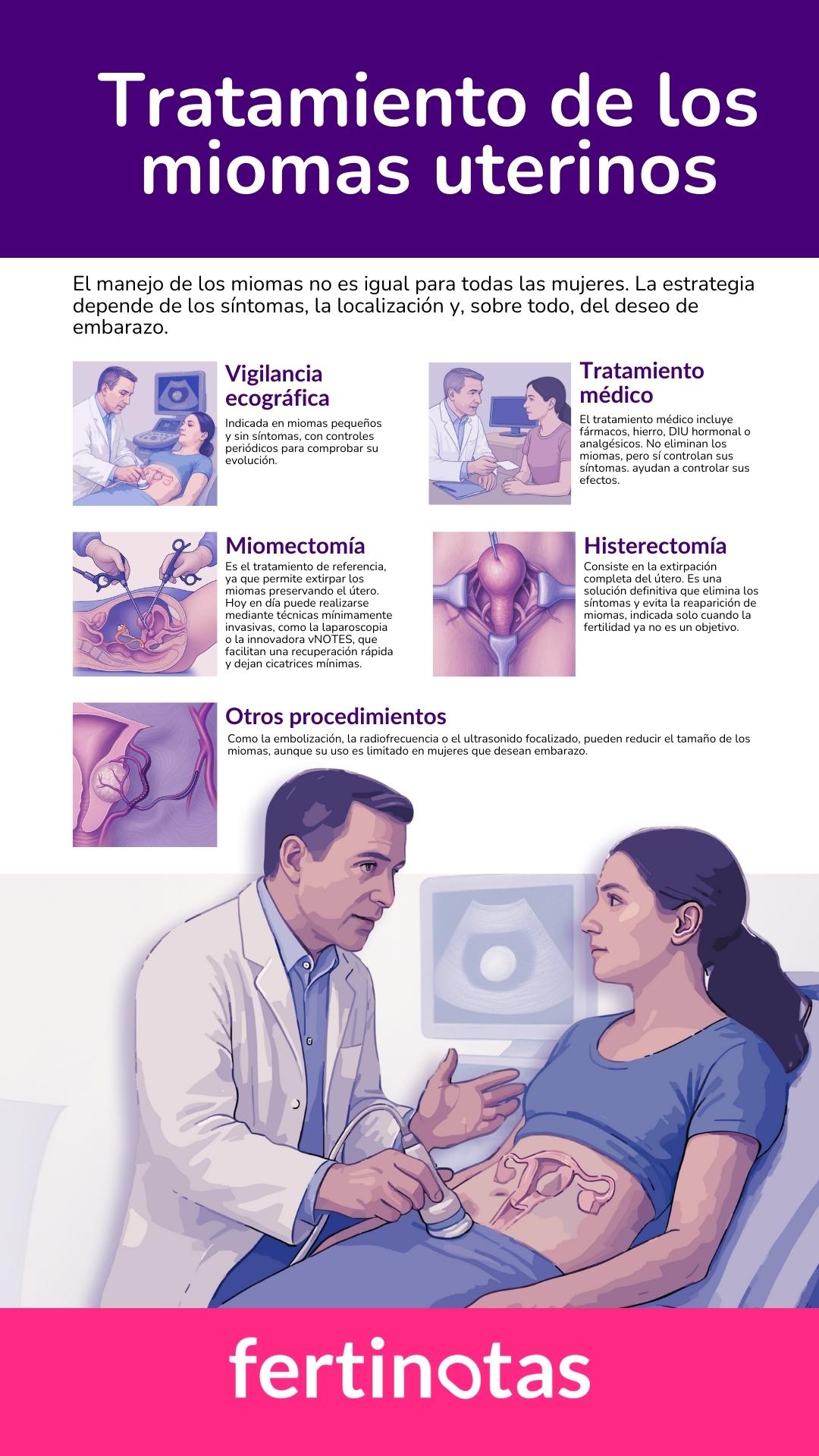
Cuáles son los tratamientos disponibles para los mioma uterinos
El tratamiento de los miomas uterinos no es uniforme. Cada mujer necesita una estrategia adaptada a su situación: el tamaño y la localización del mioma, la intensidad de los síntomas, la edad y, sobre todo, el deseo de embarazo son factores determinantes. La medicina actual no busca aplicar un protocolo rígido, sino diseñar un plan individualizado que combine eficacia y respeto por la fertilidad.
En ocasiones, lo más prudente es no intervenir. Cuando los miomas son pequeños, no causan síntomas ni alteran la cavidad uterina, basta con un seguimiento ecográfico periódico para vigilar su evolución.
Si los síntomas empiezan a condicionar la vida diaria —reglas muy abundantes, anemia, dolor pélvico— se puede recurrir a un tratamiento médico. Algunos fármacos hormonales reducen temporalmente el tamaño de los miomas y mejoran el sangrado, aunque no son una solución definitiva y rara vez se emplean cuando el embarazo es un objetivo inmediato. Otros abordajes no modifican el mioma, pero alivian sus consecuencias: suplementos de hierro para la anemia, antiinflamatorios para el dolor o dispositivos intrauterinos con hormonas que reducen el sangrado en mujeres seleccionadas.
Opciones quirúrgicas para extraer miomas
Cuando los miomas afectan a la fertilidad o provocan síntomas importantes, la cirugía conservadora —la miomectomía— es el tratamiento de referencia. Su objetivo es retirar los miomas preservando el útero, y puede realizarse de distintas maneras según la localización y el tamaño:
• Histeroscopia: permite acceder al interior del útero a través de la vagina y el cuello uterino, sin necesidad de incisiones. Es la técnica indicada cuando el mioma crece dentro de la cavidad uterina. La recuperación es rápida y sin cicatrices externas.
• Laparoscopia: se practica a través de pequeñas incisiones en el abdomen por donde se introducen una cámara e instrumentos quirúrgicos. Es eficaz para extirpar miomas situados en la pared uterina y ofrece ventajas como menor dolor postoperatorio y una recuperación más ágil.
• Cirugía abierta (laparotomía): requiere una incisión abdominal mayor y se reserva para miomas muy grandes, numerosos o de difícil acceso. Supone un postoperatorio más largo, pero en ciertos casos sigue siendo la opción más segura.
• vNOTES (Vaginal Natural Orifice Transluminal Endoscopic Surgery): es una técnica más reciente que permite llegar al útero a través de la vagina, evitando incisiones en el abdomen. Sus principales beneficios son menor dolor, recuperación rápida y ausencia de cicatrices visibles.
Cada una de estas técnicas cuenta con distintos niveles de experiencia acumulada y respaldo científico. Las más consolidadas son la histeroscopia y la laparoscopia, ampliamente utilizadas en ginecología reproductiva. La elección final debe hacerse de forma individualizada, valorando la historia clínica, el proyecto reproductivo y, sobre todo, la experiencia del especialista.
¿Cuándo conviene plantear una cirugía si deseas embarazo?
No todos los miomas requieren intervención. Sin embargo, cuando afectan directamente al espacio donde debe implantarse un embrión o alteran la forma del útero, el riesgo de dificultades reproductivas aumenta y la cirugía puede ser una herramienta valiosa.
Las guías clínicas internacionales, como las del ACOG (American College of Obstetricians and Gynecologists), y los consensos europeos en reproducción coinciden en señalar tres escenarios donde la cirugía resulta recomendable:
• Cuando el mioma es submucoso, es decir, invade la cavidad uterina y dificulta la implantación.
• Cuando existen abortos de repetición en los que no se han encontrado otras causas y los miomas aparecen como posible factor implicado.
• Cuando los miomas intramurales de gran tamaño deforman la cavidad o comprometen la arquitectura uterina.
En estas circunstancias, la miomectomía —la extracción quirúrgica del mioma respetando el útero— ha demostrado mejorar las tasas de implantación y de embarazo, tanto en concepción natural como en reproducción asistida. (ACOG Practice Bulletin 2021)
La decisión, no obstante, debe ser siempre individualizada: valorar no solo el tamaño o la localización del mioma, sino también la historia clínica, la edad y el proyecto reproductivo de cada mujer.
Embarazo y miomas: ¿qué esperar?
Tener un mioma no significa renunciar al embarazo. De hecho, muchas mujeres logran gestaciones completamente normales. No obstante, la presencia de miomas puede asociarse a ciertos riesgos que conviene conocer y vigilar de cerca.
En algunos casos, los miomas se relacionan con un mayor riesgo de aborto espontáneo, parto prematuro o restricción del crecimiento del bebé dentro del útero. Estos riesgos dependen en gran medida del tamaño, la localización y el número de miomas. Además, aproximadamente una de cada cuatro mujeres experimenta un aumento del tamaño del mioma durante el embarazo, favorecido por las hormonas propias de la gestación.
Por estas razones, el seguimiento médico adquiere un papel fundamental. Los controles ecográficos periódicos permiten valorar la evolución tanto del embarazo como de los miomas y actuar de manera temprana si surge alguna complicación.
A pesar de estos factores, es importante subrayar que con una atención especializada y un control adecuado, la mayoría de las mujeres con miomas consiguen llevar su embarazo a término y dar a luz con éxito. El acompañamiento cercano del equipo médico ayuda a transitar este camino con mayor seguridad y confianza.
Consejos y apoyo emocional
Recibir el diagnóstico de un mioma en pleno deseo de ser madre puede despertar miedo, incertidumbre e incluso la sensación de que el tiempo juega en contra. Son emociones naturales y comprensibles, pero conviene recordar una realidad que la ciencia respalda: la mayoría de las mujeres con miomas consiguen ser madres, muchas veces sin necesidad de tratamiento, y cuando este es necesario existen alternativas seguras y eficaces.
Lo más importante es contar con un equipo médico especializado en fertilidad, capaz de valorar cada caso de forma individual y diseñar una estrategia a medida. Además, no debe descuidarse el cuidado emocional: apoyarse en la pareja, en la familia o en grupos de acompañamiento puede marcar la diferencia en cómo se vive este proceso. Afrontar la situación con información clara, confianza en los profesionales y un entorno de apoyo ayuda a transitar este camino con más serenidad y esperanza.
Preguntas frecuentes sobre miomas y fertilidad
¿Un mioma puede impedir que me quede embarazada?
No siempre. La mayoría de los miomas no afectan a la fertilidad. Solo aquellos que crecen hacia el interior del útero o deforman la cavidad uterina pueden dificultar la implantación del embrión. Por eso, conocer su tamaño y ubicación es esencial antes de sacar conclusiones.
¿Los miomas desaparecen solos?
No suelen desaparecer de manera espontánea. Tienden a crecer lentamente durante la edad fértil y, en algunos casos, pueden aumentar su tamaño en el embarazo. Tras la menopausia, al disminuir las hormonas femeninas, lo habitual es que se reduzcan o dejen de crecer.
¿Es peligroso tener un mioma durante el embarazo?
En muchos casos no ocasiona complicaciones, pero sí puede aumentar el riesgo de aborto, parto prematuro o crecimiento restringido del bebé. Por eso se recomienda un seguimiento ecográfico estrecho durante toda la gestación. La mayoría de las mujeres con miomas, aun así, logran llegar a término con éxito.
¿Qué tratamientos existen si quiero ser madre?
Cuando los miomas no interfieren con la cavidad uterina, suele bastar con observar y vigilar. Si afectan a la fertilidad, la cirugía conservadora (miomectomía) es el tratamiento más utilizado, porque permite retirar el mioma preservando el útero. Otros procedimientos, como la embolización, no se recomiendan en mujeres que buscan embarazo.
¿Siempre es necesario operar un mioma?
No. Muchos miomas no requieren intervención. La cirugía solo se aconseja cuando hay síntomas importantes (sangrados muy abundantes, dolor, anemia) o cuando el mioma compromete la fertilidad por su localización y tamaño. La decisión debe tomarse siempre de manera individualizada, tras una valoración completa.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
Conoce más sobre Fertilidad femenina, avances científico, tratamientos ….
-
Guía de la fertilidad femenina
-
¿Puede la edición genética corregir la trisomía 21?
-
Cómo se mezcla y se transmite nuestro ADN
-
¿Qué pasa cuando el resultado del PGT-A no es concluyente?
-
Guía sobre el Embarazo
-
Descubre las novedades científicas más recientes
-
Estos son los valores normales de la FSH
-
Teratozoos..quéeeee…. te lo explicamos
-
¿Qué es la criptorquidia?
-
Leer todo sobre las causas y tratamientos del ovario poliquístico
