¿Por qué no implantó el embrión?

Si has pasado por una transferencia embrionaria y el resultado fue negativo, es normal que la mente busque una explicación inmediata.
¿Qué falló?
¿Era el embrión?
¿Era mi útero?
¿Hicimos algo mal?
La implantación es uno de los procesos más delicados de la biología humana. Y entender cómo ocurre ayuda a poner el resultado en contexto.
Qué significa realmente “no implantó”
La implantación no es un momento puntual. Es una secuencia de eventos que se desarrolla durante varios días después de la transferencia.
Cuando hablamos de “no implantación”, nos referimos a que el embrión no logró establecer una conexión estable con el endometrio que permitiera iniciar un embarazo detectable.
Eso es diferente a un embarazo bioquímico, donde sí hubo una implantación inicial que no evolucionó, o a un aborto temprano, cuando el saco gestacional llegó a visualizarse.
Un negativo tras la beta puede significar que la implantación nunca se consolidó o que se inició y se detuvo muy pronto.
Y eso no siempre tiene una causa evidente.
El embrión: el factor más determinante
En la mayoría de los casos, cuando un embrión no implanta, la causa más frecuente está en el propio embrión.
Sabemos por grandes estudios publicados en revistas científicas que la proporción de embriones con alteraciones cromosómicas aumenta con la edad materna. Un análisis amplio publicado en Reproductive BioMedicine Online, que evaluó miles de embriones sometidos a estudio genético, mostró cómo la tasa de aneuploidía —es decir, alteraciones en el número de cromosomas— se incrementa claramente a partir de los 38–40 años.
¿Qué significa esto en términos sencillos?
Que cuando el embriólogo habla de “buena morfología”, se refiere al aspecto del embrión al microscopio: cómo se organizan sus células, cómo se expande el blastocisto, cómo se ven la masa celular interna y el trofoectodermo. Es una valoración estructural.
Pero la morfología no permite ver los cromosomas.
Un embrión puede verse ordenado, bien formado y con excelente aspecto… y aun así tener una alteración genética que impida su desarrollo.
Por eso, aunque la calidad morfológica ayuda a estimar probabilidades, no garantiza viabilidad genética.
Las principales sociedades científicas, como la Sociedad Americana de Medicina Reproductiva (ASRM), insisten en que la edad ovocitaria sigue siendo el factor pronóstico más determinante en reproducción asistida, precisamente porque influye directamente en la probabilidad de alteraciones cromosómicas.
No todos los negativos se explican por el embrión. Pero desde el punto de vista biológico, es el factor más frecuente.

El endometrio: el terreno y el momento adecuado
Para que un embrión implante no basta con colocarlo en el útero. El endometrio debe encontrarse en el momento exacto de receptividad.
Ese periodo se conoce como ventana de implantación.
En un ciclo natural, la ovulación desencadena la producción de progesterona. Esta hormona transforma el endometrio en un tejido receptivo. En los ciclos de FIV, especialmente en transferencias programadas o diferidas, esa sincronización se recrea mediante la administración controlada de progesterona.
Revisiones recientes han mostrado que niveles insuficientes de progesterona en sangre antes de la transferencia pueden asociarse con menores tasas de embarazo en ciclos programados.
La ventana de implantación no es una metáfora. Es un fenómeno biológico real y temporal. Si el embrión llega demasiado pronto o demasiado tarde respecto a ese “reloj hormonal”, puede no implantarse.
En casos de fallos repetidos con embriones de buena calidad, pueden considerarse pruebas de receptividad endometrial, como el test ERA. Sin embargo, un ensayo clínico publicado en JAMA no encontró beneficio en el uso rutinario de estos tests en comparación con el protocolo estándar.
Revisiones posteriores en Human Reproduction y en la Biblioteca Cochrane refuerzan que estas pruebas pueden tener un papel en casos seleccionados, pero no están indicadas tras un único negativo.
La evaluación siempre debe ser individualizada.
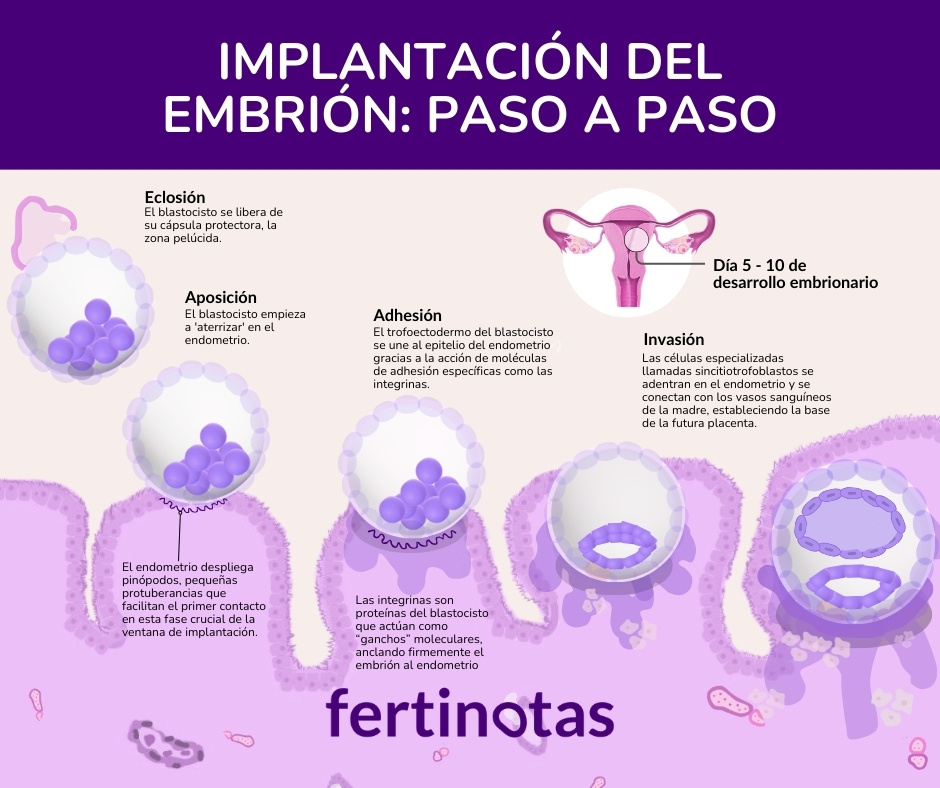
El momento del contacto: no es un imán
Aquí hay algo que rara vez se explica.
Cuando se realiza una transferencia embrionaria, el embrión no se “pega” automáticamente al útero como si fuera un imán.
Se deposita en una pequeña microgota de medio de cultivo. Después comienza una secuencia microscópica muy delicada.
Primero ocurre el acercamiento: el embrión se aproxima al endometrio.
Luego la adhesión: se produce un diálogo molecular entre células embrionarias y endometriales.
Y finalmente la invasión controlada: el trofoectodermo penetra suavemente el tejido para iniciar la futura placenta.
Revisiones en revistas como The FEBS Journal describen esta secuencia como una interacción celular altamente coordinada.
La transferencia coloca el embrión en el entorno correcto.
Pero no garantiza que ese diálogo se complete.
A veces el embrión es competente y el endometrio parece adecuado… y aun así esa interacción microscópica no se consolida.
Eso también forma parte de la biología.
Factores sistémicos y contexto general
Hasta ahora hemos hablado del embrión y del endometrio. Pero el embarazo no depende solo de ese encuentro local. El cuerpo entero participa.
Existen situaciones médicas que pueden influir en la implantación si no están bien controladas. Por ejemplo:
- Alteraciones tiroideas no tratadas.
- Diabetes mal controlada.
- Obesidad con inflamación metabólica significativa.
- Trastornos de coagulación relevantes.
- Enfermedades autoinmunes activas.
En estos casos, el problema no está necesariamente en el embrión ni en el útero de forma aislada, sino en el entorno biológico general en el que el embrión intenta implantarse.
Las principales sociedades científicas —como la ESHRE (Sociedad Europea de Reproducción Humana y Embriología) y la ASRM— recomiendan evaluar estos factores cuando existen antecedentes clínicos que lo sugieran o cuando se repiten los fallos sin una explicación evidente.
Lo que no recomiendan es realizar estudios extensos tras un único resultado negativo sin indicación clínica clara.
En la mayoría de los casos de un primer negativo, no se identifica una causa sistémica concreta. Y eso no significa que algo esté “oculto”. Significa que la implantación es un proceso biológico complejo donde muchas variables interactúan y donde un único intento no define un patrón.
La evaluación debe ser proporcional al contexto.
¿Cuándo se considera realmente fallo de implantación?
Recibir un negativo duele. Pero médicamente, un negativo aislado no se considera fallo de implantación recurrente.
Y aquí es importante aclarar algo: ni siquiera existe una única definición universal aceptada.
En los últimos años, diferentes consensos científicos han intentado definir qué se considera “fallo recurrente de implantación”. Algunos documentos hablan de:
- Dos o más transferencias fallidas de embriones de buena calidad.
- Otros elevan el criterio a tres transferencias.
- Algunos incorporan la edad materna y el número total de embriones transferidos.
Lo que sí es común en las guías actuales es la idea de prudencia: no se debe etiquetar como “fallo recurrente” tras una única transferencia negativa.
Las sociedades científicas coinciden en que antes de iniciar estudios complejos o tratamientos adicionales deben haberse producido varios intentos con embriones competentes y en condiciones adecuadas.
¿Por qué es importante esta distinción?
Porque llamar “fallo” a lo que puede ser simplemente la variabilidad natural de la biología puede llevar a:
- Sobrediagnósticos.
- Pruebas innecesarias.
- Tratamientos empíricos sin evidencia sólida.
- Y, sobre todo, más ansiedad.
Después de un primer negativo, lo habitual en la práctica clínica no es cambiarlo todo. Es revisar con calma:
- Cómo fue la respuesta ovárica.
- Qué calidad embrionaria se obtuvo.
- Cómo estuvo la progesterona.
- Si hubo alguna circunstancia médica relevante.
Y, en muchos casos, continuar con la estrategia planificada.
La implantación nunca ha sido un proceso con éxito del 100%, ni siquiera en mujeres jóvenes con embriones de excelente calidad.
El cuerpo humano no funciona por ensayo único. Funciona por probabilidades.
Entender esto no elimina la frustración. Pero evita conclusiones precipitadas que pueden añadir peso innecesario a un proceso ya exigente.
Una forma más serena de entenderlo
Si estás leyendo esto después de una prueba de embarazo negativa, es normal que te sientas frustrada. Es posible que te preguntes si algo en tu cuerpo falló. O si el tratamiento “no es para ti”. O si has hecho algo mal sin darte cuenta.
Nada de eso está demostrado por un negativo.
La implantación es uno de los procesos más complejos y delicados de la biología humana. Ocurre a un nivel microscópico, durante varios días, y depende de una coordinación extraordinariamente precisa entre el embrión y el endometrio.
Que un embrión no implante no significa que tu cuerpo lo haya rechazado.
No significa que el tratamiento no funcione.
No significa que alguien haya cometido un error.
Significa que, en ese intento concreto, esa secuencia biológica tan fina no llegó a completarse.
Y eso, aunque duela, entra dentro de lo que la ciencia conoce como variabilidad natural.
La mayoría de los tratamientos de fecundación in vitro no se resuelven en un único intento. La medicina reproductiva trabaja con probabilidades acumuladas y con ajustes progresivos cuando es necesario.
Después de un negativo, lo que suele ocurrir no es rendirse, sino revisar, aprender y decidir el siguiente paso con más información que antes.
Un resultado negativo no define tu capacidad reproductiva.
No define tu futuro.
No define el desenlace del tratamiento.
Es una parte del proceso. No el final del camino.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
