TSH alta y fertilidad femenina: interpretación clínica y decisiones basadas en evidencia

Cuando se revisa una analítica en el contexto de búsqueda de embarazo, algunas cifras adquieren un significado distinto al que tendrían en otra etapa de la vida. Entre ellas, la TSH suele generar dudas cuando aparece ligeramente elevada. No es un valor alarmante en términos generales, pero sí puede plantear interrogantes cuando se interpreta dentro del marco reproductivo.
La cuestión no es si una cifra es “buena” o “mala”, sino qué representa fisiológicamente y qué relevancia puede tener en un momento biológico concreto.
El eje tiroideo: un sistema de regulación dinámico
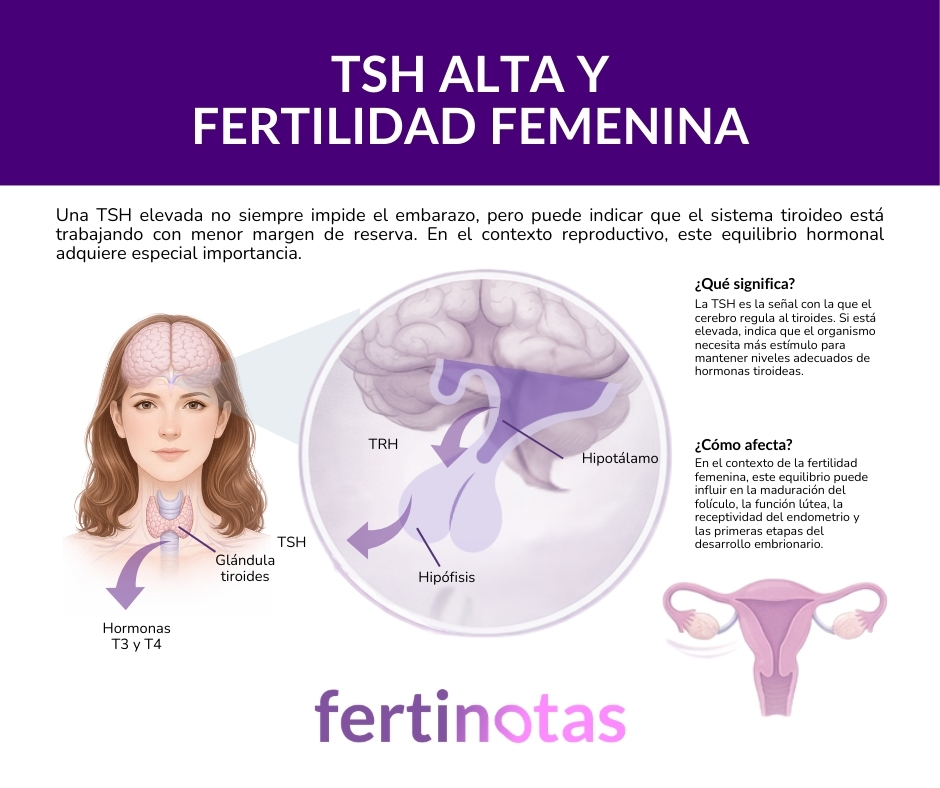
La TSH es una hormona producida por la hipófisis que regula la actividad del tiroides. Forma parte de un eje endocrino que comienza en el hipotálamo, continúa en la hipófisis y culmina en la glándula tiroidea. Este sistema funciona mediante retroalimentación negativa: cuando los niveles de T4 y T3 son adecuados, la producción de TSH disminuye; cuando resultan insuficientes, la hipófisis incrementa su secreción para estimular la glándula.
Este mecanismo permite un ajuste continuo del metabolismo. Por eso, una elevación de la TSH no implica necesariamente una disfunción tiroidea grave. Con frecuencia indica que el sistema necesita mayor estímulo para mantener niveles hormonales adecuados. Es, en esencia, un marcador de esfuerzo regulador.
En condiciones basales, ese esfuerzo adicional puede ser suficiente. En el contexto reproductivo, el margen funcional adquiere mayor relevancia.
Interacción entre función tiroidea y eje reproductivo
La hormona tiroidea ejerce efectos directos e indirectos sobre la función ovárica. Se han identificado receptores tiroideos en el ovario y en el endometrio, y se ha demostrado su participación en la regulación de la respuesta folicular a la FSH, en la producción de progesterona durante la fase lútea y en la expresión génica endometrial asociada a la implantación.
Desde un punto de vista clínico, esto significa que la función tiroidea forma parte del entorno endocrino que sostiene cada ciclo ovárico. Una TSH elevada, incluso con T4 dentro de rango, puede reflejar un sistema que funciona con menor reserva adaptativa.
Durante el embarazo temprano, esta interacción adquiere mayor importancia. En las primeras semanas, el embrión depende exclusivamente de la hormona tiroidea materna. Esta dependencia fisiológica explica por qué la American Thyroid Association recomienda mantener la TSH por debajo de 2,5 mUI/L antes de la concepción o en el primer trimestre.
Evidencia clínica sobre TSH elevada y resultados reproductivos
La relación entre hipotiroidismo subclínico y desenlaces obstétricos ha sido objeto de numerosos estudios. Una revisión sistemática que incluyó casi 4.000 mujeres observó que la TSH elevada se asociaba con mayor riesgo de pérdida gestacional y determinadas complicaciones obstétricas cuando la función tiroidea no estaba optimizada.
El término “asociación” es relevante. No establece causalidad directa en cada caso individual, pero sí sugiere un incremento del riesgo estadístico en el conjunto de la población estudiada.
Más recientemente, un estudio publicado en 2024 en Journal of Clinical Medicine analizó mujeres con TSH superior a 2,5 mUI/L antes de la concepción y observó que aquellas tratadas con levotiroxina presentaron menor incidencia de parto prematuro temprano en comparación con las no tratadas. Estos datos refuerzan la hipótesis de que optimizar la función tiroidea puede tener implicaciones clínicas en determinados escenarios.
La evidencia disponible no obliga a una intervención sistemática en todos los casos, pero sí respalda una valoración individualizada.
Hipotiroidismo subclínico y contexto clínico
El hipotiroidismo subclínico se define por una TSH elevada con niveles normales de T4 libre. Es una situación frecuente y, en muchos casos, asintomática.
En población general puede optarse por seguimiento sin tratamiento inmediato. En el ámbito reproductivo, la interpretación depende de múltiples factores: presencia de anticuerpos tiroideos, antecedentes de pérdida gestacional, edad materna y planificación de reproducción asistida.
La presencia de anticuerpos anti-TPO añade un elemento adicional. La autoinmunidad tiroidea incrementa la probabilidad de descompensación durante la gestación. Por ello, las guías recomiendan considerar tratamiento cuando la TSH supera 2,5 mUI/L en mujeres con anticuerpos positivos que buscan.
La clave no es la cifra aislada, sino su interpretación dentro del conjunto clínico.
Implicaciones prácticas
En la mayoría de los casos, una TSH discretamente elevada no impide la ovulación ni bloquea el embarazo. Muchas mujeres con valores superiores a 2,5 mUI/L conciben sin intervención.
Sin embargo, la fertilidad no depende de un único factor. Cuando existen otros elementos asociados —edad avanzada, antecedentes obstétricos, tratamientos de reproducción asistida— optimizar la función tiroidea puede formar parte de una estrategia razonable orientada a reducir riesgos acumulativos.
La levotiroxina, cuando se indica, actúa como reposición fisiológica. Durante el embarazo, las necesidades pueden incrementarse hasta un 30–50 %, lo que justifica el seguimiento periódico en el primer trimestre.
Consideración final
La TSH elevada en el contexto de búsqueda gestacional debe interpretarse como un marcador dentro de un sistema endocrino interconectado. Su valoración exige integrar fisiología, evidencia clínica y circunstancias individuales.
La medicina reproductiva contemporánea no persigue cifras ideales aisladas, sino equilibrios funcionales sostenibles. En ese marco, comprender el significado de una alteración tiroidea permite adoptar decisiones con fundamento y coherencia clínica.
Preguntas frecuentes sobre TSH alta y fertilidad femenina
¿Si mi TSH está en 3–4 mUI/L, debo tratarme obligatoriamente antes de buscar embarazo?
No necesariamente. Una TSH en ese rango no implica de forma automática que deba iniciarse tratamiento. La decisión depende de varios factores: presencia de anticuerpos tiroideos, antecedentes de abortos, edad, síntomas, resultados previos de reproducción asistida o si la TSH ha mostrado tendencia ascendente en controles sucesivos.
Las guías clínicas sugieren mayor prudencia cuando la TSH supera 2,5 mUI/L en mujeres con autoinmunidad o en contexto de embarazo temprano, pero no establecen una obligación universal. En muchos casos, puede optarse por vigilancia estrecha y repetición analítica antes de decidir.
Lo relevante no es el número aislado, sino su estabilidad en el tiempo y el contexto clínico completo.
¿Puede una TSH ligeramente elevada afectar a la calidad de los óvulos?
La evidencia disponible no demuestra que pequeñas elevaciones de TSH deterioren directamente la calidad ovocitaria en mujeres jóvenes sin otros factores asociados. Sin embargo, la hormona tiroidea participa en la regulación del microambiente ovárico y en la respuesta folicular a la FSH.
En situaciones de hipotiroidismo más marcado, sí se han descrito alteraciones ovulatorias y disfunción lútea. En valores discretamente elevados, el efecto es más sutil y probablemente dependiente de la interacción con otros factores como edad o reserva ovárica.
Por eso, en mujeres con otros elementos de riesgo reproductivo, optimizar la función tiroidea puede formar parte de una estrategia global.
¿La TSH puede variar entre análisis aunque no tenga síntomas?
Sí. La TSH es una hormona sensible a múltiples variables: variaciones circadianas, estrés, cambios de peso, inflamación, procesos autoinmunes incipientes o incluso diferencias técnicas entre laboratorios.
Por eso, una elevación leve aislada no siempre justifica una intervención inmediata. En muchos casos se recomienda repetir la determinación tras varias semanas, especialmente si la T4 libre es normal y no existen anticuerpos tiroideos.
La tendencia evolutiva aporta más información que una medición puntual.
¿Si empiezo tratamiento con levotiroxina tendré que tomarlo de por vida?
No necesariamente. Cuando la indicación se realiza en contexto reproductivo y el hipotiroidismo es subclínico leve, puede tratarse de una medida temporal orientada a optimizar el entorno hormonal durante la búsqueda gestacional y el embarazo temprano.
Si tras el parto la función tiroidea se normaliza y no existe autoinmunidad persistente, puede valorarse la retirada progresiva bajo supervisión médica.
En cambio, si existe tiroiditis autoinmune establecida o hipotiroidismo clínico, el tratamiento sí suele ser crónico. La duración depende de la causa subyacente, no del hecho de haber buscado embarazo.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
