Espermiogénesis: la transformación celular que convierte una célula redonda en un espermatozoide

A menudo se habla de la producción de espermatozoides como si fuera un proceso automático, casi mecánico. Sin embargo, lo verdaderamente decisivo no es solo producir células, sino transformarlas.
En algún momento del desarrollo, una célula redonda, inmóvil y aparentemente poco especial debe convertirse en una de las células más singulares del cuerpo humano: el espermatozoide.
Ese momento tiene nombre propio: espermiogénesis.
Es una fase poco conocida, pero absolutamente clave para entender la fertilidad masculina desde la biología más básica.
Además, no es un proceso inmediato. Desde que una célula inicia el camino hasta convertirse en un espermatozoide completamente maduro pueden pasar más de dos meses.
Lo que se observa hoy en una analítica no refleja el presente exacto, sino el resultado de una historia biológica que comenzó semanas atrás. Entender esto cambia por completo la forma de mirar la fertilidad masculina.
¿Qué es la espermiogénesis?
La espermiogénesis es la fase final de la espermatogénesis, el proceso completo mediante el cual se forman los espermatozoides en los testículos. A diferencia de las etapas previas, aquí no hay divisiones celulares ni producción de nuevo material genético.
Lo que ocurre es algo distinto y más sutil: una transformación profunda de la estructura celular.
En términos científicos, se describe como una fase de diferenciación postmeiótica, lo que significa que tiene lugar después de que la célula haya completado la meiosis, el proceso en el que se reduce a la mitad la carga genética.
En este punto, la información genética ya está definida y no se modifica; lo que cambia es la forma en que esa información se empaqueta y se organiza dentro de la célula.
Las revisiones especializadas coinciden en que esta transformación se articula en tres grandes ejes: la formación del acrosoma, el moldeado de la cabeza y el desarrollo del flagelo.
Tres cambios coordinados con una sola finalidad: convertir una célula redonda, con una dotación cromosómica correcta pero aún inmadura, en una célula reproductiva plenamente funcional.
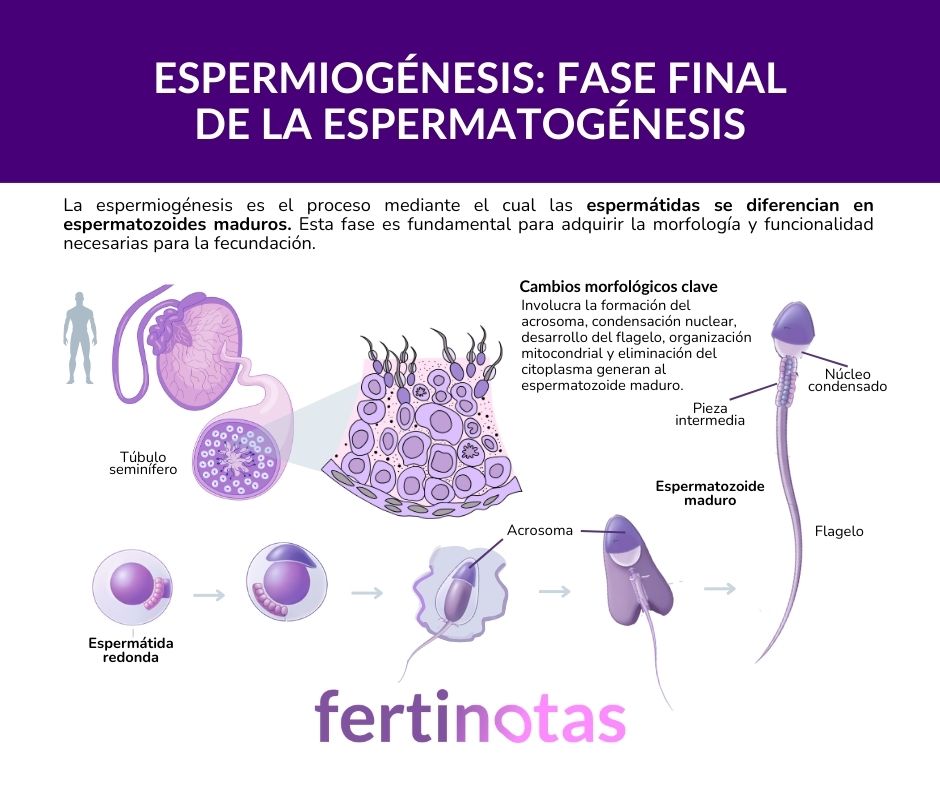
Antes del cambio: la espermátida
Antes de que comience la espermiogénesis, la célula se encuentra en una fase conocida como espermátida. En ese momento, ya ha ocurrido lo más decisivo desde el punto de vista genético, la célula ha completado la meiosis, el proceso mediante el cual se reduce a la mitad la información genética.
Gracias a este proceso previo, la espermátida contiene 23 cromosomas, es decir, la dotación genética haploide necesaria para participar en la reproducción. Esta reducción cromosómica es esencial, ya que permitirá que, al unirse al óvulo —que también aporta 23 cromosomas—, se restablezca el número completo característico de la especie humana.
En este punto, la información genética ya está definida, pero aún no está organizada en la forma compacta y protegida que tendrá el espermatozoide maduro. Precisamente esa reorganización es una de las funciones centrales de la espermiogénesis.
Desde el punto de vista estructural, sin embargo, la espermátida aún es una célula inmadura. Tiene forma redondeada, no es móvil y conserva un volumen celular amplio. Posee el ADN correcto, pero todavía no está organizada para cumplir la función reproductiva, la de transportar ese material genético hasta el óvulo.
No todas las espermátidas completan este recorrido. Algunas se detienen y otras no alcanzan una maduración óptima. Lejos de ser un fallo, este filtrado forma parte de un sistema biológico que prioriza la calidad sobre la cantidad. En reproducción, la biología también selecciona.
La gran transformación de espermátida a espermatozoide
Toda esta transformación no sucede en cualquier lugar del cuerpo. La espermiogénesis tiene lugar en una estructura anatómica altamente especializada, los túbulos seminíferos del testículo.
En su interior se genera un microambiente único, con condiciones físicas, químicas y hormonales cuidadosamente reguladas para permitir la maduración de las células germinales.
Se trata de un entorno tan específico que el organismo lo mantiene parcialmente aislado del resto del cuerpo. En los túbulos seminíferos, las células en desarrollo quedan protegidas por la barrera hematotesticular, una estructura que separa este espacio del sistema circulatorio general.
Gracias a ella, las células germinales quedan resguardadas tanto de sustancias potencialmente dañinas como de una respuesta inmunitaria frente a células que, por su contenido genético reducido, resultan biológicamente singulares.
La espermiogénesis no es un proceso aislado ni autónomo, sino el resultado de una labor coordinada entre tejidos especializados y múltiples tipos celulares.
Las células de Sertoli desempeñan un papel central: actúan como células de soporte, sostienen físicamente a las células en maduración, regulan el microambiente interno y participan activamente en la formación y mantenimiento de la barrera hematotesticular.
Fuera de los túbulos, las células de Leydig completan esta orquesta funcional. Son las responsables de producir testosterona, una hormona que no solo ejerce efectos generales en el organismo, sino que actúa de forma local dentro del testículo, creando las condiciones necesarias para que la transformación celular avance de manera adecuada.
Qué ocurre durante la espermiogénesis
Durante la espermiogénesis se producen una serie de cambios estructurales profundamente coordinados. No son modificaciones aisladas, sino ajustes precisos que permiten que una célula inmóvil y voluminosa se convierta en un vehículo altamente especializado para transportar material genético y hacerlo llegar, en condiciones óptimas, hasta el óvulo.
Uno de los cambios más relevantes afecta al núcleo. El ADN se compacta de forma extrema mediante la sustitución progresiva de las proteínas habituales, las histonas, por otras específicas llamadas protaminas.
En el ser humano, alrededor del 85 % del ADN espermático queda asociado a protaminas, mientras que una pequeña fracción conserva una organización diferente. Este empaquetamiento no es un detalle estético: permite reducir al máximo el tamaño de la cabeza del espermatozoide y, al mismo tiempo, proteger el material genético frente a daños durante un trayecto largo y exigente por el aparato reproductor femenino.
Una compactación defectuosa puede comprometer tanto la fecundación como el desarrollo embrionario temprano.
De forma paralela, en la región anterior de la cabeza se organiza el acrosoma, una estructura especializada que actúa como una auténtica herramienta biológica. En su interior se almacenan enzimas que serán indispensables en el momento de la fecundación, cuando el espermatozoide deba atravesar las capas que rodean al óvulo.
La importancia funcional del acrosoma es tal que alteraciones en su formación pueden asociarse a infertilidad masculina incluso cuando el espermatozoide está presente en el semen y muestra otros parámetros aparentemente normales.
Otro cambio imprescindible es la aparición del flagelo, responsable del movimiento progresivo. Durante la espermiogénesis no solo se forma esta estructura, sino que se organiza todo el sistema que la alimenta.
Las mitocondrias, encargadas de producir energía, se agrupan de manera ordenada en la pieza intermedia del espermatozoide, creando un suministro energético eficiente y sostenido. En reproducción humana, la movilidad no es un aspecto secundario: es una condición esencial para que el espermatozoide pueda recorrer el trayecto hasta el óvulo y uno de los indicadores más claros de que el proceso de maduración se ha completado adecuadamente.
Finalmente, la célula elimina gran parte del citoplasma que ya no necesita. Este proceso de “aligeramiento” no es casual, sino funcional. Al desprenderse de lo superfluo, el espermatozoide adopta una forma alargada, aerodinámica y altamente especializada.
El resultado es una célula diseñada casi exclusivamente para una misión concreta: desplazarse, proteger su carga genética y participar en la fecundación.
El resultado: una célula ultrasespecializada
El espermatozoide final no se parece a ninguna otra célula del cuerpo humano. No está diseñado para durar, ni para repararse, ni para cumplir múltiples funciones a lo largo del tiempo. Está diseñado para una sola misión, y todo en él responde a ese objetivo: llegar hasta el óvulo y entregar una información genética intacta.
Es una célula capaz de desplazarse activamente en un medio complejo, gracias a una forma alargada y aerodinámica que reduce la resistencia y favorece el avance. Su movimiento no es improvisado, está impulsado por un flagelo perfectamente organizado y alimentado por mitocondrias colocadas justo donde la demanda energética es mayor, en la pieza intermedia.
En la cabeza, el diseño es igual de preciso. El ADN contiene exactamente la mitad de la información genética, los 23 cromosomas necesarios para complementarse con los del óvulo y restablecer el equilibrio genético del nuevo embrión.
Ese material no solo está completo, sino cuidadosamente protegido, compactado de forma extrema para resistir el trayecto y evitar daños que podrían comprometer la fecundación o el desarrollo posterior.
En el punto exacto donde se necesita, en la parte anterior de la cabeza, se sitúa el acrosoma, cargado de enzimas que permitirán al espermatozoide atravesar las capas que rodean al óvulo en el momento decisivo. Ni antes ni después: en el lugar preciso y en el momento adecuado.
El resultado es una célula radicalmente especializada, ligera, eficiente y funcional. Precisamente por esa especialización extrema, el espermatozoide es también vulnerable, ya que pequeños desequilibrios durante su formación pueden traducirse en alteraciones visibles.
¿Por qué la espermiogénesis es tan importante para la fertilidad masculina?
En la práctica clínica, la evaluación de la fertilidad masculina suele comenzar con el seminograma, una prueba que analiza la concentración, la movilidad y la morfología de los espermatozoides. Aunque esta prueba no permite observar la espermiogénesis de forma directa, sí refleja con bastante fidelidad sus resultados.
Muchas de las alteraciones que aparecen en el seminograma tienen su origen en un proceso de maduración que no se ha completado de manera adecuada.
La espermiogénesis es, por tanto, un punto clave en la fertilidad masculina porque es el proceso que determina si el espermatozoide tendrá la forma apropiada, la capacidad de desplazarse y los elementos necesarios para participar en la fecundación.
Cuando esta fase final de maduración se ve alterada, el espermatozoide puede estar presente en el semen, pero no ser plenamente funcional, lo que se traduce en dificultades reproductivas.
Qué puede alterar la espermiogénesis
La espermiogénesis ocurre dentro de un microambiente testicular muy controlado y depende de una coordinación exquisita entre señales hormonales y regulación local. La LH estimula a las células de Leydig para mantener una testosterona intratesticular adecuada, y la FSH actúa sobre las células de Sertoli, que sostienen la maduración de las células germinales y ayudan a mantener la barrera hematotesticular.
Cuando este equilibrio se altera, aunque sea de forma sutil, el proceso puede perder eficiencia. Por eso, las guías clínicas de fertilidad masculina insisten en que la calidad del semen es sensible tanto a factores médicos como a condiciones generales del organismo.
Uno de los mecanismos más relevantes, y mejor respaldados en la literatura científica, es el estrés oxidativo. Un exceso de especies reactivas de oxígeno puede dañar la membrana del espermatozoide, afectar a su movilidad y alterar la integridad del ADN.
En otras palabras, no solo puede influir en “cuántos” espermatozoides se producen, sino en “cómo salen” por dentro y por fuera. Esto encaja muy bien con lo que estamos explicando en el artículo: la espermiogénesis no es solo fabricar una célula, sino construir una célula funcional y resistente.
También influyen la inflamación y ciertas infecciones, que pueden modificar el entorno local del testículo y alterar señales que deberían estar finamente reguladas. Y hay factores externos con impacto bien descrito en la evidencia: el aumento mantenido de la temperatura escrotal (por fiebre, calor ambiental o exposiciones repetidas), el consumo de tabaco, el exceso de alcohol, la obesidad o el uso de esteroides anabolizantes, entre otros.
No se trata de juzgar hábitos, sino de entender que la espermatogénesis —y dentro de ella la espermiogénesis— funciona como un proceso biológico “de precisión”, más parecido a una orquesta que a un interruptor. Cuando el contexto cambia, el resultado puede cambiar.
Lo que este proceso nos enseña sobre la fertilidad
Cuando se observa la espermiogénesis con detenimiento, resulta difícil no admirar su precisión: meses de preparación, un microambiente protegido, múltiples células colaborando y una regulación hormonal exquisita… todo para que una sola célula pueda cumplir su función.
La espermiogénesis revela una verdad fundamental de la biología humana: una célula corriente puede convertirse en una célula extraordinariamente especializada, pero solo si cada paso del proceso ocurre con precisión.
Comprender esta transformación no solo aporta conocimiento. También ayuda a mirar la fertilidad con más profundidad, menos simplificaciones y un mayor respeto por la complejidad de los procesos que la hacen posible.
Preguntas frecuentes sobre la espermiogénesis
¿Cuándo empieza realmente la espermiogénesis?
La espermiogénesis comienza cuando la célula germinal masculina ya ha completado las divisiones celulares y se convierte en una espermátida. A partir de ese momento, la célula deja de dividirse y se dedica exclusivamente a transformarse. Es la fase final de un proceso que, en conjunto, puede durar más de dos meses.
¿Cuánto tiempo dura la espermiogénesis?
La espermiogénesis forma parte de un proceso más amplio que, desde su inicio hasta la aparición de espermatozoides maduros, dura aproximadamente 70–75 días. Por eso, los resultados de un seminograma reflejan condiciones biológicas de semanas atrás, no solo lo que ocurre en el momento del análisis.
¿Todas las células llegan a convertirse en espermatozoides maduros?
No. De hecho, es normal que muchas células no completen el proceso. Algunas se detienen y otras no alcanzan una maduración óptima. Este “filtrado” no es un error, sino un mecanismo biológico que prioriza la calidad sobre la cantidad.
¿La espermiogénesis puede detenerse o alterarse temporalmente?
Sí. La espermiogénesis es sensible al entorno biológico. Puede verse ralentizada o alterada si cambian las condiciones hormonales, el microambiente testicular o el equilibrio general del organismo. En muchos casos, estas alteraciones no son permanentes, porque el proceso es continuo y se renueva con el tiempo.
¿Por qué es tan importante el lugar donde ocurre este proceso?
Porque la espermiogénesis tiene lugar en un microambiente muy especializado dentro del testículo. Los túbulos seminíferos, la barrera hematotesticular y las células de apoyo crean un entorno protegido y regulado que no existe en ningún otro tejido del cuerpo. Sin ese entorno, la transformación no sería posible.
¿Qué papel juegan las células de Sertoli y de Leydig?
Las células de Sertoli sostienen y regulan directamente la maduración de las células germinales, además de formar parte de la barrera hematotesticular.
Las células de Leydig producen testosterona, una hormona clave que actúa tanto a nivel general como local. La espermiogénesis depende de la acción coordinada de ambas.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
