TESE o biopsia testicular: qué es, cómo se realiza y resultados
Cuando una pareja busca un embarazo y este no llega, la medicina reproductiva actual recurre a un estudio simultáneo de ambos miembros desde el inicio. La evidencia científica ha demostrado que las causas de infertilidad se reparten casi por igual entre hombres y mujeres, y por eso el abordaje moderno se construye siempre desde la mirada compartida y complementaria.
En el caso masculino, uno de los diagnósticos más complejos es la azoospermia, la ausencia total de espermatozoides en el semen. Durante años esta situación fue vista como un límite infranqueable. Hoy, en cambio, la ciencia ha logrado abrir nuevas puertas: técnicas quirúrgicas que permiten recuperar espermatozoides directamente allí donde se originan o maduran —en el testículo o en el epidídimo— y devolver la esperanza de paternidad biológica a quienes antes la habían perdido.
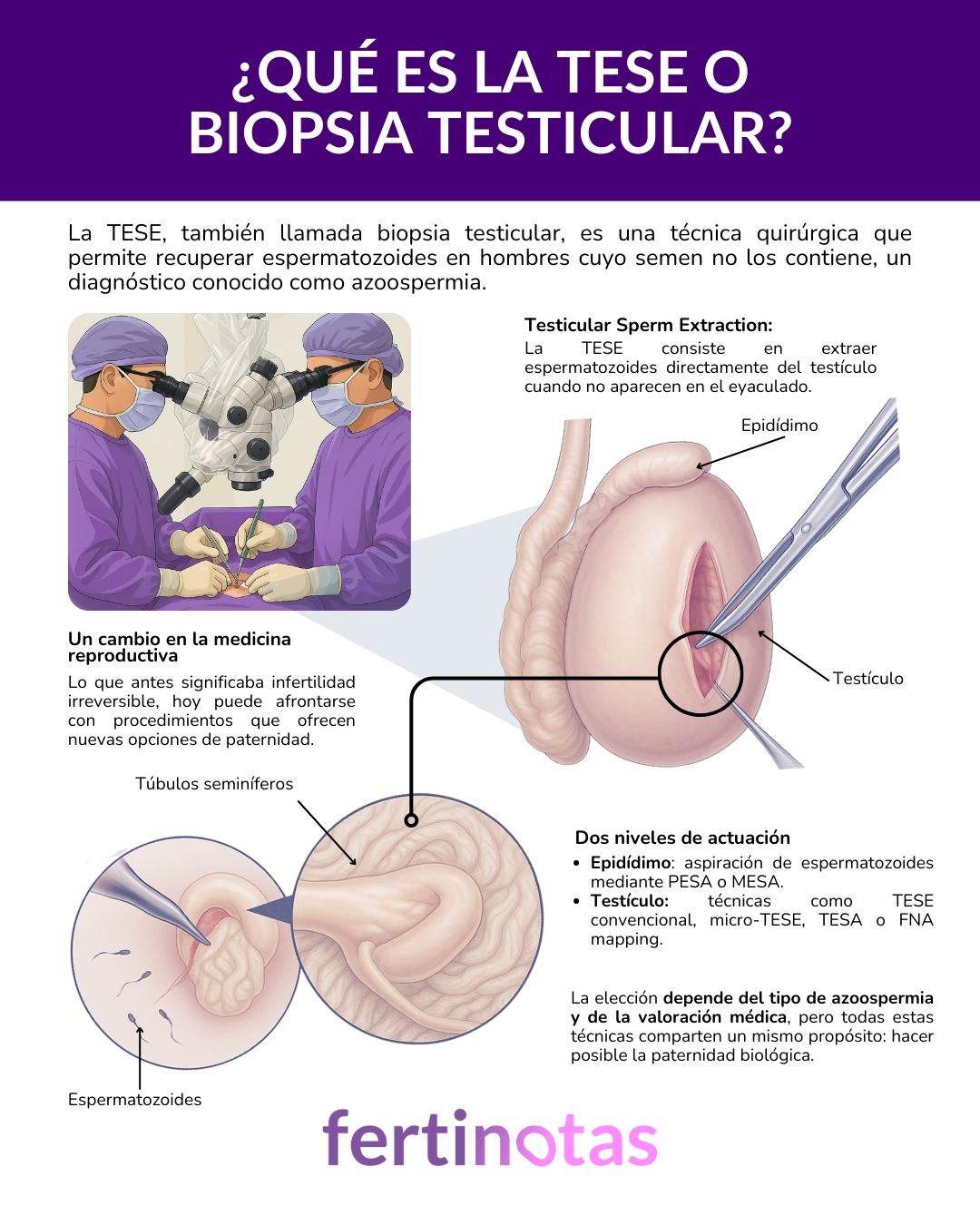
¿Qué es la TESE o biopsia testicular?
La TESE, siglas en inglés de Testicular Sperm Extraction, es una técnica quirúrgica que permite recuperar espermatozoides directamente del tejido testicular en hombres cuyo semen no los contiene. En el lenguaje cotidiano suele llamarse también biopsia testicular, aunque en sentido estricto este término se refiere al análisis del tejido con fines diagnósticos. En la práctica clínica, ambos nombres suelen emplearse de manera indistinta, sobre todo cuando el objetivo es obtener espermatozoides para un tratamiento de fertilidad.
Lo verdaderamente relevante es que estas técnicas han transformado la medicina reproductiva. Lo que hace apenas unas décadas equivalía a una infertilidad irreversible, hoy puede afrontarse con procedimientos diseñados para recuperar espermatozoides allí donde se producen, en el testículo, o allí donde se almacenan y maduran, en el epidídimo.
Existen, en esencia, dos grandes grupos de técnicas de recuperación espermática:
• A nivel del epidídimo: cuando los testículos producen espermatozoides normalmente, pero un bloqueo en los conductos impide que salgan al exterior. En estos casos se emplean la PESA (aspiración percutánea) o la MESA (aspiración microquirúrgica).
• A nivel del testículo: cuando el problema está en la producción o la obstrucción impide acceder al epidídimo. Dentro de este grupo se incluyen:
· TESE convencional, que consiste en extraer pequeños fragmentos de tejido testicular.
· Micro-TESE, que utiliza microscopio quirúrgico para localizar con precisión las zonas más prometedoras, aumentando la eficacia y reduciendo el daño al tejido.
· TESA, una aspiración con aguja fina, menos invasiva.
· FNA mapping, un mapeo con aguja muy fina que permite identificar áreas con producción activa.
La elección de una u otra técnica depende del tipo de azoospermia, del estado del tejido testicular y de la experiencia del equipo médico.
Lo importante es que hoy disponemos de recursos adaptados a cada situación, capaces de ofrecer oportunidades reales incluso en los escenarios más complejos de infertilidad masculina.
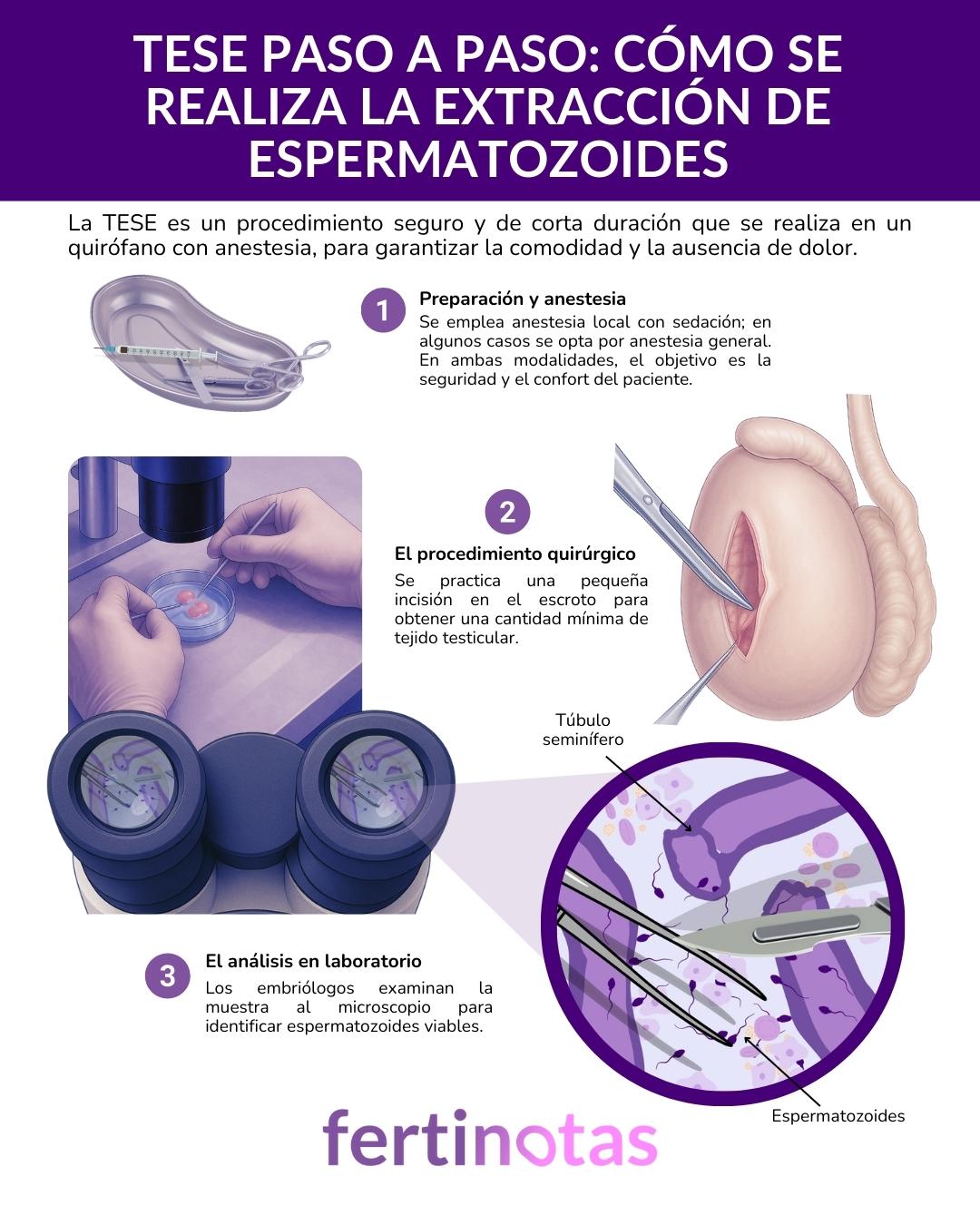
¿Cómo se realiza la extracción de espermatozoides?
La obtención de espermatozoides mediante TESE o biopsia testicular es un procedimiento sencillo y de corta duración, que se realiza en un quirófano con todas las garantías de seguridad. Lo más habitual es emplear anestesia local acompañada de sedación, de manera que la zona queda adormecida y el paciente permanece relajado, sin dolor ni recuerdos nítidos del proceso. En algunos casos se utiliza anestesia general, bajo una monitorización constante. En cualquiera de las dos modalidades, el objetivo es el mismo: que la intervención resulte segura, indolora y confortable.
El procedimiento consiste en practicar una pequeña incisión en la piel del escroto para acceder al testículo. A través de esa apertura se extrae una cantidad mínima de tejido —mucho menor de lo que sugiere la palabra “biopsia”—, suficiente para que los embriólogos la examinen al microscopio. Allí buscan espermatozoides viables que, si se encuentran, pueden emplearse directamente en un tratamiento de fecundación in vitro mediante ICSI (microinyección espermática en el óvulo).
Existen distintas formas de realizar esta extracción. En la TESE convencional, se obtienen pequeños fragmentos de diferentes zonas del testículo. En la micro-TESE, en cambio, el cirujano trabaja con la ayuda de un microscopio quirúrgico que le permite identificar con mayor precisión las áreas más prometedoras. Esto no solo aumenta las probabilidades de éxito, sino que también reduce el daño al tejido, favoreciendo una mejor recuperación.
¿En qué casos se recomienda la TESE o biopsia testicular?
La TESE se indica en hombres cuyo semen no contiene espermatozoides, una situación conocida como azoospermia. Este hallazgo no implica necesariamente que los testículos no los produzcan: en algunos casos sí se generan, pero no logran salir; en otros, la producción es escasa o insuficiente.
Antes de recomendar la intervención, el equipo médico realiza un estudio detallado que incluye exploración física, análisis hormonales, pruebas genéticas y revisión de los antecedentes médicos. Esta valoración permite estimar la probabilidad real de éxito y elegir la estrategia más adecuada, evitando someter al paciente a una cirugía innecesaria.
Existen dos escenarios principales:
• Azoospermia obstructiva: los testículos producen espermatozoides normalmente, pero un bloqueo en los conductos impide que lleguen al exterior. Puede deberse a malformaciones congénitas, a secuelas de infecciones o a una vasectomía previa. En estos casos, la probabilidad de recuperar espermatozoides mediante TESE o mediante técnicas de aspiración en el epidídimo es muy alta.
• Azoospermia no obstructiva: la propia producción de espermatozoides está alterada. Sus causas pueden ser genéticas, hormonales o derivadas de tratamientos como la radioterapia o la quimioterapia. Aquí las posibilidades de éxito son más inciertas, pero las técnicas avanzadas, en especial la micro-TESE, ofrecen todavía una oportunidad real en un número significativo de hombres.
Resultados y probabilidades de encontrar espermatozoides.
congelan y Los resultados de la TESE dependen principalmente del tipo de azoospermia y de la experiencia del equipo médico. En la azoospermia obstructiva, cuando los testículos producen espermatozoides pero estos no pueden salir, las tasas de éxito son muy altas, prácticamente cercanas al 100%. En cambio, en la azoospermia no obstructiva, donde la producción está comprometida, las probabilidades son más variables: distintos estudios las sitúan entre un 30% y un 60%.
Cuando se localizan espermatozoides, suelen emplearse directamente en un ciclo de fecundación in vitro mediante ICSI (microinyección espermática en el óvulo), que permite fecundar cada óvulo con un único espermatozoide. Además, es frecuente que los espermatozoides recuperados se congelan y criopreservan, de modo que la pareja pueda contar con ellos en futuros intentos sin necesidad de repetir el procedimiento.
Lo más importante es que, en muchos casos, basta un solo espermatozoide para abrir la posibilidad de ser padres biológicos. Ese pequeño hallazgo en el laboratorio puede convertirse en la llave que transforme una historia de infertilidad en un camino de esperanza compartida.
Riesgos y complicaciones
La TESE es, en general, un procedimiento seguro. Sin embargo, como toda cirugía menor, no está del todo exenta de riesgos. Lo más habitual es que aparezcan molestias leves o sensación de tirantez en el testículo durante algunos días, que se alivian fácilmente con analgésicos comunes. También puede producirse una inflamación transitoria o un pequeño hematoma en la zona de la incisión, efectos que suelen desaparecer con reposo y cuidados básicos.
El riesgo de infección es bajo y se previene siguiendo de manera estricta las indicaciones médicas tras la intervención. En este sentido, la higiene adecuada y el control posterior son aliados esenciales para una recuperación sin sobresaltos.
La micro-TESE, al realizarse con microscopio quirúrgico, añade un plus de precisión: permite extraer únicamente las áreas más prometedoras, minimizando el daño en el tejido testicular y facilitando así una recuperación más rápida y segura.
Recuperación y cuidados posteriores
La recuperación tras una TESE o biopsia testicular suele ser rápida y sin complicaciones. Durante los primeros días se recomienda un reposo relativo, evitando esfuerzos físicos y movimientos bruscos. Es útil aplicar frío local de manera intermitente para reducir la inflamación y recurrir a analgésicos sencillos si aparecen molestias.
Durante la primera semana conviene evitar el ejercicio intenso, los baños calientes y las relaciones sexuales, ya que el calor o la fricción pueden retrasar la cicatrización. Con estas precauciones, la mayoría de los hombres retoma su vida cotidiana en pocos días, recuperando la normalidad sin mayor dificultad.
En los casos excepcionales en los que surgen complicaciones, una revisión médica temprana permite resolverlas con rapidez. Lo habitual, sin embargo, es que la TESE deje únicamente el recuerdo de un pequeño procedimiento que abrió la puerta a nuevas posibilidades de paternidad.
Aspectos emocionales y de pareja
Más allá de lo físico, la infertilidad masculina puede dejar una huella profunda en el terreno emocional. Para muchos hombres, el diagnóstico de azoospermia se vive como un golpe inesperado a la autoestima y a la propia identidad. La pareja, a su vez, suele atravesar un camino de incertidumbre, frustración o miedo, al enfrentarse a la posibilidad de que el proyecto de tener un hijo se vea amenazado.
En estas circunstancias, el acompañamiento adecuado resulta tan importante como la técnica médica. Un equipo de especialistas empático y claro en sus explicaciones, espacios de comunicación abiertos dentro de la pareja y, cuando es necesario, la ayuda de un psicólogo especializado, pueden transformar la vivencia: de una experiencia cargada de angustia a un proceso compartido de búsqueda y esperanza.
Porque la fertilidad no se reduce a cifras ni diagnósticos. Es también la forma en que se vive, se siente y se afronta en común.
Biopsia testicular y preservación de la fertilidad en niños y adolescentes
La biopsia testicular también tiene un papel en un escenario muy distinto: la preservación de la fertilidad en niños y adolescentes que van a recibir tratamientos oncológicos intensivos, como quimioterapia, radioterapia o trasplantes de médula ósea. Estos tratamientos son esenciales para salvar vidas, pero pueden dañar de forma irreversible la capacidad de producir espermatozoides en la edad adulta.
En estas etapas, los testículos aún no generan espermatozoides maduros. Por eso, el objetivo del procedimiento no es obtener esperma, sino extraer y criopreservar una pequeña muestra de tejido testicular que contiene células madre espermatogoniales, las precursoras de la futura fertilidad. La esperanza es que, con los avances de la biomedicina, ese tejido pueda utilizarse en el futuro para producir espermatozoides funcionales y ofrecer a estos jóvenes la posibilidad de convertirse en padres biológicos.
Se trata, no obstante, de una estrategia todavía experimental, que solo se lleva a cabo en centros especializados, siguiendo protocolos rigurosos que incluyen el consentimiento informado, la supervisión ética y un acompañamiento médico y psicológico adaptado a cada familia.
Preguntas frecuentes sobre la TESE
¿Duele la extracción de espermatozoides testiculares?
No. El procedimiento se realiza con anestesia, de modo que no se siente dolor durante la intervención. Lo habitual es notar después una ligera molestia o sensación de tirantez en la zona, que desaparece en pocos días con reposo y analgésicos comunes.
¿Siempre se encuentran espermatozoides con la TESE?
No en todos los casos. El resultado depende de si los testículos producen espermatozoides. En la azoospermia obstructiva, donde la producción es normal pero existe un bloqueo, la probabilidad de éxito es muy alta. En la azoospermia no obstructiva, en cambio, las posibilidades son más variables, aunque la micro-TESE ha mejorado notablemente los resultados.
¿Qué diferencia hay entre TESE y micro-TESE?
La TESE convencional consiste en extraer pequeños fragmentos de tejido testicular. La micro-TESE, en cambio, se realiza con la ayuda de un microscopio quirúrgico que permite localizar con precisión las zonas más prometedoras. Esto aumenta la eficacia y reduce el daño al tejido, favoreciendo una recuperación más rápida.
¿Se puede repetir la extracción si no hay éxito la primera vez?
En algunos casos, sí. Todo depende del estado del tejido y de la valoración médica individual. Cuando se decide repetir, suele hacerse con técnicas más precisas, como la micro-TESE, para incrementar las probabilidades de éxito.
¿Se pueden congelar los espermatozoides obtenidos?
Sí. Los espermatozoides recuperados pueden congelarse y criopreservarse, es decir, conservarse a muy baja temperatura para utilizarlos en el futuro. Esto evita tener que repetir el procedimiento en cada intento de embarazo.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
