¿Y si tengo endometriosis? Lo que necesitas saber si te duele la regla y tu fertilidad

¿Y si tengo endometriosis?
Te duele la regla desde hace años, pero te han dicho que es normal. Te cuesta tener relaciones porque hay posturas que molestan, pero te han dicho que probablemente es psicológico. Te notas hinchada, con digestiones lentas, con un cansancio que no entiendes… y tú misma empiezas a pensar si es que estás exagerando.
Hasta que, tal vez, alguien menciona la palabra: endometriosis.
Y entonces empieza el vértigo.
Lo primero que muchas mujeres hacen —y tú quizás también— es buscar en Google o en ChatGPT. ¿Qué es exactamente? ¿Es grave? ¿Se cura? ¿Podré quedarme embarazada si la tengo?
Este artículo es para ti. Para explicártelo con claridad y con calma. Porque entender lo que te pasa —o lo que podría estar pasándote— te ayuda a tomar decisiones. Y sobre todo, te devuelve el control.
¿Qué es la endometriosis y cómo afecta?
La endometriosis no es una simple regla dolorosa. Es una enfermedad compleja, crónica y de base inflamatoria.
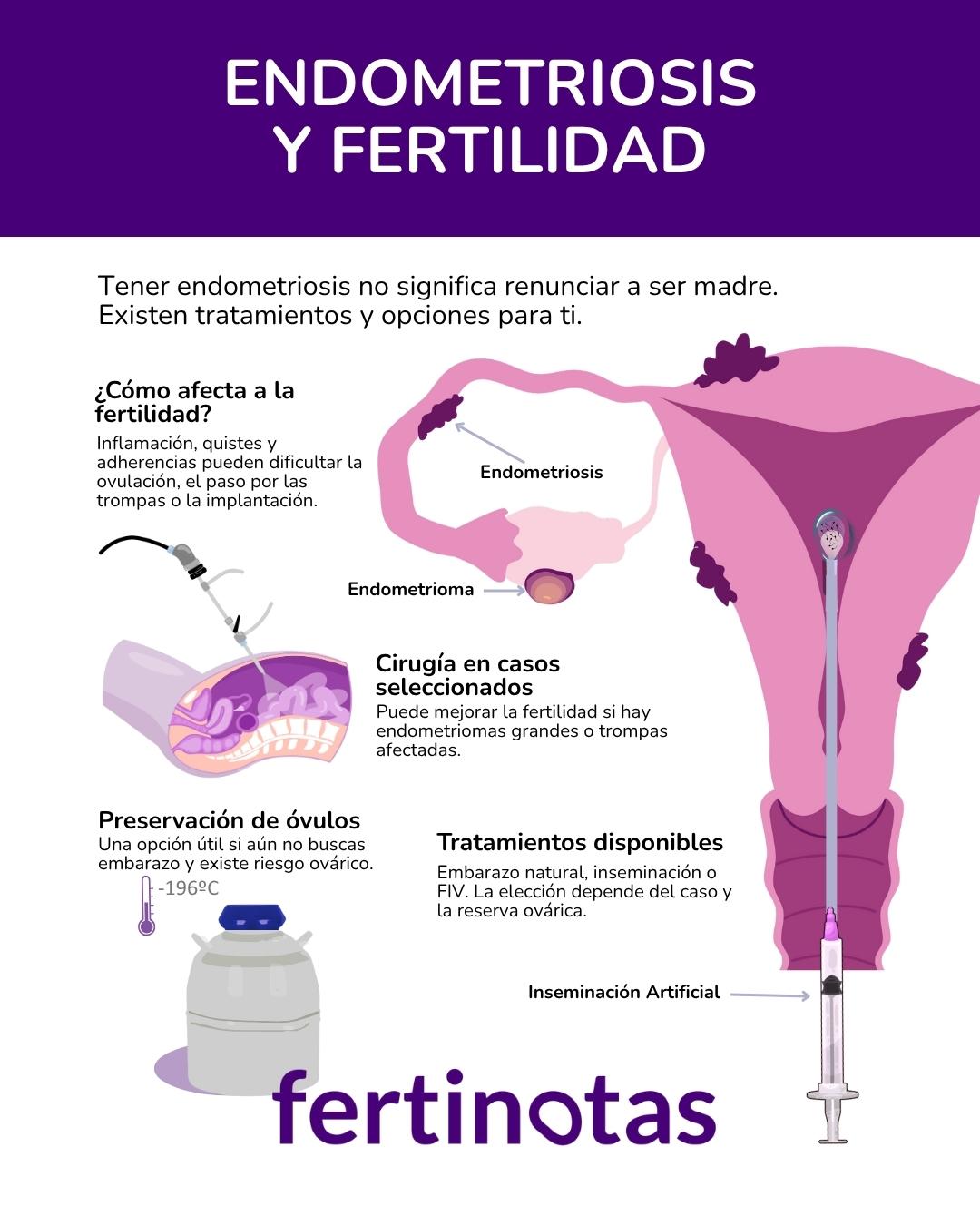
Ocurre cuando tejido similar al que recubre el interior del útero crece fuera de él: en los ovarios, las trompas, el intestino, la vejiga, e incluso en otras zonas más alejadas. Este tejido se comporta como el endometrio: responde a las hormonas del ciclo y sangra cada mes.
Pero al estar fuera de lugar, no puede salir del cuerpo. Y eso provoca inflamación, dolor, adherencias y, en muchos casos, infertilidad.
Según la guía ESHRE 2022, se estima que 1 de cada 10 mujeres en edad fértil puede padecer endometriosis. Lo preocupante es que muchas lo desconocen, porque los síntomas son variables y, durante años, se han normalizado. El retraso medio en el diagnóstico sigue rondando entre los 7 y 10 años.

¿Podré quedarme embarazada si tengo endometriosis?
Es una de las grandes preguntas. No solo porque afecta a la salud, sino porque toca un deseo vital, un proyecto de futuro. Y sí: la endometriosis puede interferir en la fertilidad. Pero no significa que cierre las puertas a la maternidad.
Muchas mujeres con endometriosis se quedan embarazadas. Algunas sin ayuda médica. Otras con apoyo de tratamientos. Cada historia es distinta, y entender lo que pasa en tu cuerpo es el primer paso para decidir.
¿Por qué puede afectar a la fertilidad?
La endometriosis puede entorpecer varios procesos clave para lograr un embarazo:
• Puede alterar el funcionamiento de los ovarios, sobre todo si hay quistes (endometriomas).
• Puede generar adherencias que impiden que las trompas se muevan con normalidad.
• Puede crear un ambiente pélvico inflamado, que afecta tanto la calidad de los óvulos como la implantación del embrión.
Pero es importante saber que no todas las mujeres con endometriosis tienen dificultades para concebir.
El impacto depende del grado, la localización, la edad y otros factores personales. Lo más importante es evaluar tu caso de forma individual.
¿Y si ya estoy buscando embarazo?
Si llevas un tiempo intentándolo y no llega, o si ya sabes que tienes endometriosis, lo ideal es consultar con un equipo especializado en fertilidad.
La guía ESHRE señala que hasta el 50% de las mujeres con infertilidad tienen algún grado de endometriosis. Algunas lo descubren precisamente en este momento: cuando buscan un embarazo que no llega.
La buena noticia es que hay opciones, y la mayoría tienen buenos resultados si se aplican a tiempo y con criterio:
• En casos leves, puede intentarse embarazo natural o inseminación artificial si las trompas están bien.
• Si hay quistes ováricos, adherencias o reserva ovárica disminuida, se suele recomendar fecundación in vitro (FIV).
La FIV ha demostrado ser eficaz incluso en mujeres con endometriosis avanzada. El protocolo debe adaptarse a cada caso, y es clave contar con un equipo que tenga experiencia en esta patología.
Las cirugías, por ejemplo, pueden ser útiles, pero también tienen riesgos: si se extraen quistes sin cuidado, puede reducirse la reserva ovárica. Cada paso cuenta.
¿Y si todavía no quiero ser madre?
Entonces puedes considerar la preservación de la fertilidad. Es una decisión personal, pero conviene conocerla antes de que la enfermedad afecte más a los ovarios o requiera cirugía.
Consiste en vitrificar óvulos ahora, cuando todavía no los necesitas, como medida preventiva. No es una garantía, pero sí una posibilidad para el futuro. La guía ESHRE la considera una estrategia válida especialmente en mujeres jóvenes con afectación ovárica o riesgo quirúrgico.
¿Y si me siento perdida?
Es comprensible. Porque la endometriosis no afecta solo al cuerpo: también atraviesa la mente, las decisiones, la vida cotidiana.
No tienes que recorrer este camino sin información.
Habla con tu ginecóloga o ginecólogo. Busca una unidad especializada. Y, si tienes dudas, pide una segunda opinión.
En Fertinotas queremos ayudarte a entender lo que te pasa, darte palabras para nombrarlo y opciones para afrontarlo. Porque la información transforma.
Y sí, también puedes ser madre si ese es tu deseo. Con ayuda. Con opciones. Y con tiempo.
¿Cómo se diagnostica la endometriosis?
Muchas mujeres tardan años en obtener una respuesta. No porque no hayan consultado, sino porque los síntomas a menudo se minimizan o se malinterpretan. Y porque, aunque parezca increíble, la endometriosis no siempre se ve en las pruebas habituales.
Escuchar lo que cuentas
El primer paso para sospechar de endometriosis es escuchar tu historia. Literalmente. Tu relato sobre cómo vives la menstruación, el tipo de dolor que sientes, si hay molestias al mantener relaciones, si tu digestión cambia con el ciclo o si llevas tiempo intentando quedarte embarazada sin éxito.
Una historia clínica detallada puede orientar más que muchas imágenes. Por eso es tan importante acudir a profesionales que conozcan bien esta enfermedad.
La exploración ginecológica
Durante la exploración, el especialista puede encontrar señales sugestivas: dolor al tocar ciertos puntos, rigidez en los ligamentos, nódulos cerca de la vagina. Pero si no aparece nada, no significa que todo esté bien. Simplemente, la endometriosis a veces se esconde.
La ecografía transvaginal
Es la primera prueba de imagen que suele solicitarse. Y en manos expertas, puede detectar signos de endometriosis: quistes ováricos (endometriomas), adherencias o incluso lesiones profundas.
Eso sí, una ecografía normal no descarta la enfermedad. La guía ESHRE lo subraya: muchas formas leves o superficiales no son visibles en imagen. Y por eso, una ecografía «limpia» no debe cerrar el caso si los síntomas son compatibles.
La resonancia magnética
Se usa sobre todo cuando se sospecha afectación intestinal, vesical o de otros órganos profundos. Es más precisa que la ecografía para ver lesiones complejas, pero no siempre es necesaria.
La laparoscopia
Es la única técnica que permite ver directamente los focos de endometriosis. Se hace con anestesia general e implica una pequeña cirugía. Hoy se reserva para casos en los que hay duda diagnóstica persistente o cuando se planea tratar quirúrgicamente la enfermedad.
Pero —y esto es importante—: hoy no siempre hace falta una laparoscopia para diagnosticar. Un equipo con experiencia puede valorar todos los indicios y llegar a un diagnóstico clínico. Lo esencial es no ignorar los síntomas ni trivializar el dolor
¿Qué opciones de tratamiento existen? ¿Y cómo saber cuál es la mejor para ti?
Recibir un diagnóstico de endometriosis puede ser un alivio, pero también puede generar nuevas dudas. ¿Y ahora qué? ¿Se cura? ¿Qué tratamiento me conviene?
La realidad es que no hay una única respuesta válida para todas. La endometriosis no se comporta igual en todos los cuerpos. Algunas mujeres tienen focos mínimos con síntomas muy intensos. Otras presentan lesiones avanzadas pero apenas notan molestias. Por eso, la estrategia terapéutica debe adaptarse a tu situación concreta, tu momento vital, y tus deseos reproductivos.
Tratamiento hormonal: calmar, controlar, frenar
Si no estás buscando embarazo, uno de los pilares del tratamiento suele ser el hormonal. ¿Para qué sirve? Para frenar el estímulo cíclico sobre los focos de endometriosis, reducir la inflamación y controlar el dolor.
Opciones habituales incluyen:
• Anticonceptivos combinados (pastillas, parches o anillos).
• Dispositivos intrauterinos con progestágenos (como el DIU hormonal).
• Tratamientos que suprimen la ovulación de forma temporal (agonistas o antagonistas de GnRH).
Estos tratamientos no eliminan las lesiones, pero pueden mejorar mucho la calidad de vida. Y a menudo se combinan con analgésicos, cambios en el estilo de vida o acompañamiento psicológico si hace falta.
Cirugía: cuándo se considera y por qué
La laparoscopia quirúrgica puede ser útil cuando hay:
• Endometriomas grandes.
• Adherencias que causan síntomas importantes.
• Dificultad para quedarse embarazada.
• Sospecha de afectación intestinal, vesical u otras zonas profundas.
La cirugía permite eliminar lesiones visibles, liberar órganos atrapados por adherencias y, en algunos casos, mejorar la fertilidad. Pero no siempre es la primera opción. Y debe realizarse por especialistas con experiencia, porque una mala intervención —especialmente en los ovarios— puede empeorar la reserva ovárica.
¿Y si estoy buscando embarazo?
Aquí el enfoque cambia. Si el deseo reproductivo es prioritario, el tratamiento debe orientarse a facilitar la concepción. Eso puede implicar:
• Intentar embarazo natural si la situación lo permite.
• Valorar inseminación artificial o fecundación in vitro.
• Hacer cirugía previa si hay obstáculos físicos que impidan la fecundación o la implantación.
La guía ESHRE desaconseja los tratamientos hormonales supresores en mujeres que desean embarazo, ya que no mejoran las tasas de concepción.
Tratamientos complementarios y calidad de vida
Además del enfoque médico, muchas mujeres se benefician de cambios que mejoran su bienestar:
• Alimentación antiinflamatoria.
• Ejercicio moderado y regular.
• Gestión del estrés, descanso y acompañamiento emocional.
Aunque no curan la enfermedad, pueden hacer más llevadera la convivencia con ella.
Cada tratamiento es un camino. Y cada camino, una elección que merece ser informada, acompañada y respetada.
Cuando entiendes lo que te pasa, recuperas el control
Descubrir que tienes endometriosis no es una sentencia. Es, en muchos casos, una explicación. Un nombre para ese dolor que arrasaba con tus días. Una llave que abre opciones. Una forma de recuperar el control sobre tu salud, tu fertilidad y tu bienestar.
Nadie debería tener que convivir con dolor sin respuestas. Nadie debería sentirse sola ante un diagnóstico que, aunque complejo, se puede abordar. Porque hoy sabemos más que nunca. Porque hay tratamientos.
Porque hay profesionales preparados. Y porque cada vez más mujeres exigen —con razón— ser escuchadas.
La maternidad, si la deseas, sigue siendo posible. No siempre por el camino que imaginaste, pero sí por uno en el que puedes elegir, acompañada, informada y sin miedo.
Desde Fertinotas queremos que este artículo sea más que una lectura: que sea un punto de partida. Que te ayude a entender tu cuerpo, a hablar con tu médica, a sentirte menos sola.
Y a confiar en que, con información y apoyo, hay futuro. Hay opciones. Y hay esperanza.
Preguntas frecuentes sobre endometriosis y fertilidad
🟣 ¿Tener endometriosis significa que no podré quedarme embarazada?
No. Puede dificultarlo, pero no lo impide necesariamente. Muchas mujeres con endometriosis tienen hijos, algunas de forma natural y otras con tratamientos. Lo importante es saber cómo está tu fertilidad y qué opciones hay en tu caso.
🟣 ¿La cirugía mejora las posibilidades de embarazo?
En algunos casos, sí. Por ejemplo, si hay quistes grandes o adherencias que dificultan la fecundación. Pero no siempre es necesaria, y debe evaluarse con mucho cuidado para no dañar la reserva ovárica.
🟣 ¿Es recomendable congelar óvulos si tengo endometriosis?
Puede ser una opción si eres joven y aún no quieres buscar embarazo, especialmente si tienes endometriomas o riesgo de necesitar cirugía ovárica. No es una garantía, pero puede darte margen para decidir más adelante.
🟣 ¿La endometriosis desaparece tras el embarazo?
El embarazo puede aliviar los síntomas durante un tiempo, pero no cura la enfermedad. Algunas mujeres notan mejoría, y otras vuelven a tener molestias tras dar a luz o dejar de lactar.
🟣 ¿Qué pasa si tengo síntomas pero ninguna prueba lo confirma?
Es muy común. La endometriosis no siempre se ve en ecografías o resonancias. Si tus síntomas son claros, un equipo con experiencia puede hacer un diagnóstico clínico sin necesidad de operar solo para “confirmarlo”.
Autor
Francisco Carrera
Persona | Experto en Comunicación y Divulgación de la Ciencia (UAM) | Embriólogo Clínico certificado (ASEBIR) | Máster en Biología de la Reproducción Humana (IVIC) | Licenciado en Bioanálisis (UCV).
Conoce más sobre Fertilidad femenina, avances científico, tratamientos ….
-
Guía de la fertilidad femenina
-
¿Puede la edición genética corregir la trisomía 21?
-
Cómo se mezcla y se transmite nuestro ADN
-
¿Qué pasa cuando el resultado del PGT-A no es concluyente?
-
Guía sobre el Embarazo
-
Descubre las novedades científicas más recientes
-
Estos son los valores normales de la FSH
-
Teratozoos..quéeeee…. te lo explicamos
-
¿Qué es la criptorquidia?
-
Leer todo sobre las causas y tratamientos del ovario poliquístico
